تولارمی یک عفونت غير رایج در انسان بوده که ناشی از باکتری فرانسيلا تولرنسيس می باشد. این بیماری نگران کننده می باشد که به علت توانایی بالای این باکتری در ایجاد بیماری بسیار شدید و یا حتی به عنوان عامل بیوتروریسم است. باکتری بسیار عفونی زا بوده و ۲۵ عدد از ارگانیسم قادر به ایجاد عفونت در انسان هستند. در این بخش به تب خرگوش نیز اشاره کرده ایم.
فرانسیسلا تولارنسیس
مقدمه
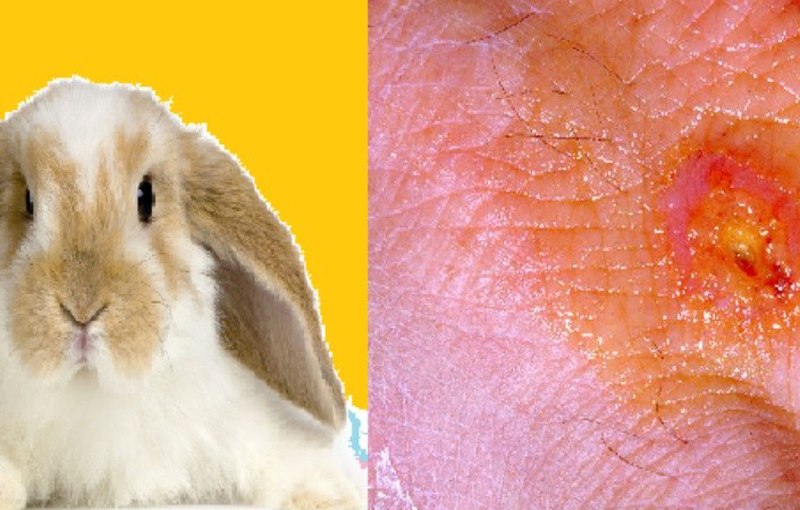
عفونت های انسانی بیشتر از راه تماس با حیوانات وحشی آلوده (به ویژه خرگوش) و یا ناقلین حشرات ایجاد می شود. انتقال از راه حیوانات خانگی غیر رایج است اما ممکن است ایجاد شود (گربه ها بیشترین خط مواجه را دارند).
سبب شناسی
باکتری فرانسيلا تولرنسيس کوکوباسیل گرم منفی متعلق به گروه آلفاپروتئوباکتریاسه است. ۲ نوع اصلی وجود دارد: نوع A (فرانسيلا تولرنسيس تحت گونه تولرنسيس) و نوع B (فرانسيلا تولرنسيس تحت گونه هولارتیکا) است. سویه های نوع A بیشتر در امریکای شمالی و با حدت بالا برای خرگوش یافت می شوند و با چرخه عفونت زایی کنه-خرگوش همراه است، سویه های نوع B چرخه پیچیده تری داشته و شامل چندین جانور (برای مثال جوندگان، موش های صحرایی و سگ آبی)، حشرات (مثل کنه و پشه) و آب است. سویه های نوع B در نیمکره شمالی یافت میشوند. هر دو عامل عفونت انسانی هستند اگرچه سویه های نوع A بیماری شدیدتری ایجاد می کند.
همه گیر شناسی /گسترش جغرافیایی
باکتری فرانسيلا تولرنسيس در بسیاری از نواحی نیمکره شمالی بین درجه ۷۱ و ۳۰ شمالی، اندمیک می باشد. اگرچه در نرخ شیوع بیماری در این نواحی تفاوتهای زیادی وجود دارد. مثلاً در ایالات متحده بسیاری از موارد مربوط به نواحی مرکزی کشور می باشد.
تولارمی در اصل یک عفونت وابسته به حیات وحش می باشد و بیشتر در مناطق روستایی و نیمه روستایی شایع است. این باکتری فرانسيلا تولرنسيس تب خرگوش قادر به آلوده کردن رنج وسیعی از گونه ها شامل بیش از ۱۰۰ گونه از پستانداران میباشد؛ چندین گونه از پرندگان، ماهیان و دوزیستان و حداقل ۵۰ گونه از حشرات نیز آلوده میشوند. در کل تنها تعداد کمی از گونه های حیوانی در هر ناحیه ی جغرافیایی مهم هستند. بسیاری از موارد انسانی وابسته به تماس مخازن حیات وحش، حشرات ناقل یا محیط آلوده می باشد. به نظر می رسد که حشرات به عنوان ناقلین حقیقی و زیستی بیماری هستند که هم ناقلند و هم میزبانان مخزن به شمار می روند.
در آمریکای شمالی، مهم ترین منبع عفونت تب خرگوش خرگوش های دم کتانی و جوندگان و خرگوش صحرایی میباشند که کنه ها از آن گونه تغذیه می کنند. کنه چوب (درماسنتور آندرسونی)، کنه سگ آمریکایی (درماسنتور واریبلیس)، کنه سواحل دریای آرام (درماسنتور آکسیدنتاليس) و کنه تک ستاره (آمبلیوما آمریکانوم) مهمترین کنه های ناقل هستند. در اروپا جوندگان (به عنوان مثال موش چمنزارا، موش صحرایی قطب شمال و موشهای آبی) و خرگوش صحرایی به عنوان مخازن اصلی حیوانات هستند؛ هم چنین مگس ها منبع مهم انتقال میباشند.
نرخ شیوع سرمی % 22- 7/3 در گربه ها و %2/14- 0 در سگها گزارش شده است. سگها نسبت به تولارمی مقاومند و با وجود برخورد بالای آنها، عفونت آنها نادر است. به نظر می رسد گربه ها نسبت به عفونت حساستر باشند. عفونت بیشتر در ارتباط با تماس با حیوانات وحشی مثل در زمان شکار و یا تماس با لاشه خرگوشهای مرده و یا تماس با جوندگان کوچک صورت می گیرد. تب خرگوش انتقال مستقیم از طرف حیوانات آلوده، از راه گاز گرفتگی و یا خراش و یا حتی ریز قطره (در فواصل کوتاه) ایجاد میشود. بلع غذاهای آلوده (به ویژه لاشه ها) و نیز آب می تواند مشابه تعدادی از حاملین حشرهای خونخوار، باعث آلودگی شود.
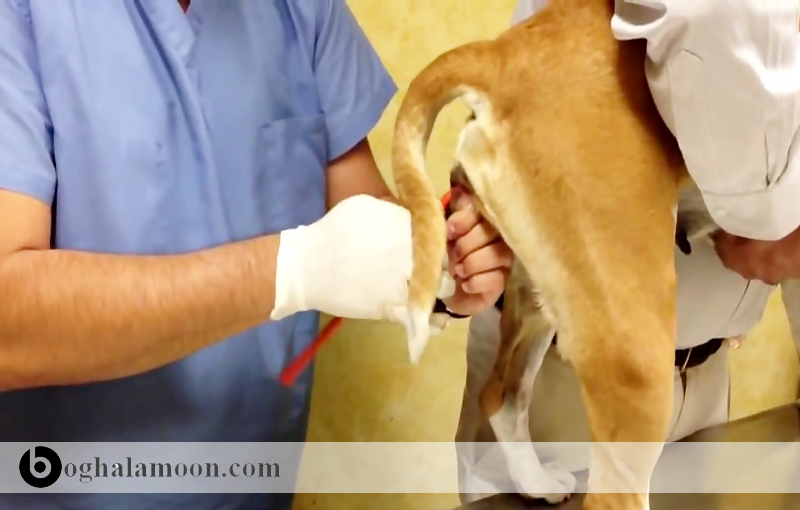
انسان ها بیشتر یا از راه حمل حیوانات وحشی الوده در زمان شکار و یا از راه به دام انداختن و نیز گزش حشرات، مبتلا می شوند. حیوانات خانگی منبع واقعی باکتری فرانسيلا تولرنسيس تب خرگوش نمی باشند اما می توانند منبع عفونت در طی تماس با حیوانات مخزن و یا حشرات ناقل، باشند. عفونت انسان می تواند در ارتباط با گربه ها، سگها، سگهای چمن زار و همستر باشد. بیشتر عفونت های وابسته به گربه می تواند در نتیجه گزشها و خراش ها بوده که به صورت بیماری اولسروگرانولار ایجاد شده که بسیار رایج است. در یک مطالعه کیس-کنترل روی گسترش بیماری در صاحبان گربه در سوئیس، مشخص نشده که آیا بیماری به علت ارتباط واقعی بین آن دو ایجاد شده یا خیر. در تعداد کمی از پژوهشهایی که روی عفونت انسان ها-سگها صورت گرفته، انواع دیگری از تماس گزارش شده است. یک گسترش از راه ریز قطره های مربوط به سگ های سرم مثبت در زمان لرزاندن خود، ایجاد شد. لیسیده شدن توسط توله سگهایی که در تماس با خرگوش آلوده بوده به تب خرگوش ، باعث عفونت یک دختر جوان شد. یک مورد عفونت تولارمی وابسته به همستر در یک بچه که توسط همستر آلوده گاز گرفته شده بود گزارش شده است. یک گسترش در ا-ثر تماس با سگهای چمن زار نیز دیده شد. تولارمی می تواند یک خطر برای دامپزشکان باشد. اگرچه شیوع بیماری پایین است، اما تماس نزدیک با حیوانات متعدد می تواند خطر گاز گرفتگی و ایجاد خراش توسط آنها را در مناطق آندمیک افزایش دهد. عفونت هایی در دامپزشکان حتی بدون وجود شواهدی از برخورد با عفونت (مثل خراش و گاز گرفتگی) گزارش شده است که باعث سپتیسمی تولارمی گردید. در یک مطالعه کوچک، عیار فرانسيلا تولرنسیس در ۱۴٪ از دامپزشکان در فیربانکس آلاسکا شناسایی شد که نرخ آن به مراتب بیشتر از عموم بود. خطر ابتلا در نواحی مختلف متغیر است. ۷۵ درصد دامپزشکان مورد مطالعه در آلاسکا، سگها و گربه های آلوده به این بیماری را درمان کردهاند، میزانی که بیشتر از مورد انتظار بود. همچنین تولارمی می تواند در اثر پارگی دست دامپزشکان در زمان عقیمسازی گربه ها ایجاد شود.
حیوانات
نشانه های بالینی
رنج وسیعی از نشانه های بالینی در گربه های آلوده به باکتری فرانسيلا تولرنسيس ایجاد می شود، اگرچه توصیف چندانی از نشانه های آن نشده است. مراحل مختلفی از تب، گوشه گیری، لنفادنوپاتی، بزرگی طحال، زخم دهانی و زبانی، آبسه ترشحی، زردی و پن لکوپنی دیده میشود.
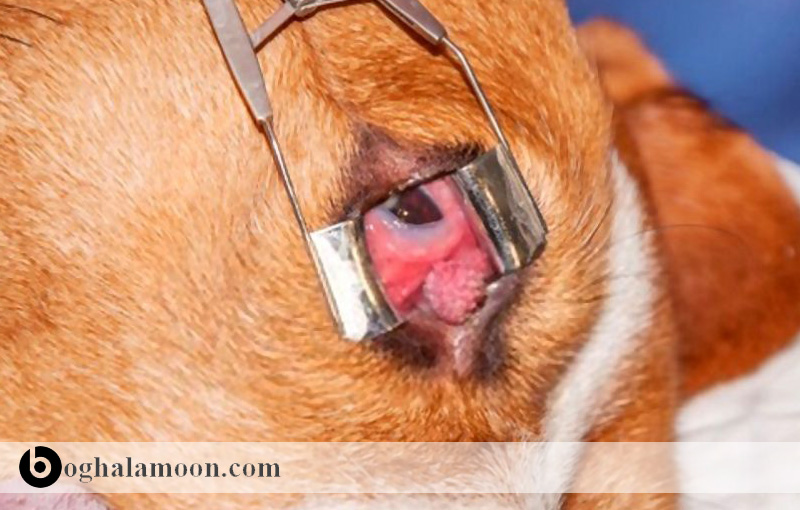
در صورت پیشرفت بالینی در سگها، بیماری به صورت تب خفیف، بی اشتهایی، لنفادنوپاتی و کسالت است. التهاب مشيميه و التهاب ملتحمه گزارش شده است.
در رابطه با سایر گونه های حیوانات خانگی اطلاعات اندک میباشد. نرخ بالای مرگ و میر در همسترها با یک بررسی روی گاز گرفته شدن توسط همستر دیده میشود. متاسفانه هیچ لاشه ای از همسترهای مرده برای بررسی و اثبات وجود تولارمی موجود نبود. مرگ و میر بالا در میان سگ چمن زار گزارش شده است.
تشخیص
بیشتر اطلاعات خون شناسی و بالینی اختصاصی نیستند. رایج ترین راه تشخیص تولارمی، تعیین پادتن میکروسکوپی آگلوتینه کننده می باشد.
(MAT) می باشد. در حالی که یافته های آزمایشگاهی متفاوت است، عیار تا در سگهای آلوده دیده می شود. عیارهای بالای در گربه ها، مشخص کننده بیماری است. نتایج منفی کاذب در گربه ها رایج نیست، زیرا پاسخ پادتن تولیدی آنها کم است. از آزمون های پادتن فلورسنت نیز استفاده می شود که در عفونت، اختلاف در دو مرحله آزمایش حاد و مرحله بعدی، افزایش ۴ برابری عیار را دارد. عیار آزمونهای پادتن فلورسنت بیشتر از ، نشان دهنده عفونت فعال می باشد. الایزا در انسان استفاده میشود که در موارد تشخیص حیوانی مفید نبود و توصیه نمیشود. از پادتن فلورسنت یا PCR می توان برای تشخیص عفونت روی بافت ها استفاده کرد. تشخیص قطعی بر پایه جداسازی فرانسيلا تولرنسیس می باشد؛ اگرچه به شکل رایج انجام نمی گیرد زیرا به آزمایشگاه با زیست سلامت سطح ۳ نیاز دارد.
درمان
در حال حاضر اطلاعات کمی در رابطه با درمان انتخابی در حیوانات خانگی وجود دارد. بیماری شاید در سگها خود محدود شونده باشد، اما احتمالاً نیاز به درمان دارند که به دلیل احتمال انتقال بیماری مشترک در انسان است. براساس آلودگی بالا در انسان، شاید جنتامایسین داروی انتخابی باشد. سایر موارد می توان به داکسی سیکلین، کلرامفنیکل و انروفلوکساسین اشاره کرد. درمان ابتدایی برای ۷ تا ۱۴ روز است. خالی کردن توده داخل آبسه با جراحی به همراه آنتی بیوتیک تراپی استفاده می شود.
انسان
نشانه های بالینی
نشانه های بالینی بسته به حدت سویه فرانسيلا تولرنسيس، روش ورود باکتری و سطح ایمنی میزبان متفاوت است. ۶ شکل کلاسیک وجود دارد: زخم گرانولار، گرانولار با گرانولار چشمی، حلقی، تیفوئیدی و پنومونی، اگرچه این تقسیم بندی گاهی با هم یکی می شوند. تولارمی زخمی گرانولار رایج ترین میباشد که حدود ۸۷-۲1% موارد را شامل میشود؛ بدون توجه به نوع تولارمی، شروع نشانه ها ناگهانی بوده با دوره نهفتگی متوسط ۳ تا ۵ روز (گستره کمتر از ۱ تا ۲۱ روز). تب، لرز، بی قراری، بی اشتهایی و کوفتگی نشانه های شروع بیماری می باشند. پس از چند روز، تب ایجاد می شود اما سپس نشانه های دیگر مشاهده میشود.
شکل زخم گرانولار با التهاب در ناحيه تلقیح به همراه لنفادنوپاتی موضعی ایجاد می گردد. در ابتدا یک پاپول قرمز دردناک ایجاد می شوند که در نهایت به زخم هایی با لبه های برجسته تبدیل می شوند. لنفانژیت نادر می باشد مگر به واسطه عفونت ثانویه ایجاد شود.
تولارمی گرانولار، دومین شکل مهم بیماری است و زمانی ایجاد میشود که بیمار لنفادنوپاتی موضعی یا ناحیهای بدون ضایعات پوستی داشته باشد. لنفادنوپاتی می تواند به مدت طولانی مخفی باشد که پس از یک مرحله زودگذر از بیماری (که گزارش نمیشود)، تشخیص بیماری مشکل میشود. در شکل زخم گرانولار و گرانولار، ممکن است چرکی شدن غدد لنفاوی ایجاد شود.
تولارمی چشمی گرانولار کمتر از ۵٪ موارد بوده و چندان رایج نیست. ممکن است این حالت بیشتر پس از عفونت ملتحمه از راه ریزقطره ها، سرفه و یا انگشتان دست وجود داشته باشد. ممکن است بیماری یک طرفی باشد. ممکن است آدم پلک، التهاب ملتحمه، و زخم ها یا پاپولهای کوچک ملتحمه مشاهده شود. این حالت ممکن است وابسته به لنفادنوپاتی تحت فکی، اطراف فکی یا گردنی باشد.
تولارمی حلقی نادر بوده و پس از بلع غذا آب یا ریز قطرات آلوده ایجاد میشود. تب و التهاب حلق ترشحی و یا التهاب لوزه ها (با و یا بدون زخم) دیده میشود. ممکن است لایه ای مشابه حالت دیفتری شناسایی شود. ممکن است لنفادنوپاتی موضعی دیده شود.
تولارمی پنومونیک پس از تنفس ریزقطره های آلوده و یا از راه انتشار خونی ایجاد میشود. این حالت در ٪۲۰-۷ موارد دیده می شود.
تولارمی نوع تیفوئیدی تشخیص پایه بوده زیرا با تب شروع می شود، اما لنفادنوپاتی یا سایر شکل ها را ندارد. این حالت ممکن است در ٪۳۰-۵ موارد دیده شده و می تواند بسیار شدید شود. هر شکل از تولارمی می تواند منجر به بروز شكل مزمن بیماری به همراه چرکی شدن مزمن غدد لنفاوی و یا کوفتگی دائمی شود.
تشخیص
نشانه های بالینی می توانند کلید تشخیص باشد زیرا آزمون های آزمایشگاهی غیراختصاصی هستند. مشابه بسیاری از بیماری های مشترک، نقص در تشخیص تولارمی، کار را مشکل می کند. در حالی که درک این بیماری در مناطق آندمیک به مراتب بیشتر است و تمرکز بیشتر روی شکارچیان و افرادی است که در برخورد با حیات وحش هستند. حتماً آنها افراد پر خطر می باشند البته باید در نظر داشت که تولارمی در افرادی بدون عامل های خطر شامل صاحبان حیوانات خانگی نیز ممکن است ایجاد شود. فرانسيلا تولرنسیس به ندرت در گسترشها یا بیوپسی ها قابل تشخیص است. باکتری به آسانی روی محیط کشت های رایج، رشد نمی کند و استفاده از روش های کشت خاص محدود به تعدادی از آزمایشگاه می باشد که به دلیل نیاز به شرایط زیست سلامتی سطح 3است. آزمون های سرم شناسی بیشتر برای تشخیص استفاده می شوند اما چندان معتبر نیستند که به دلیل تأخیر بین عفونت تا ایجاد محافظت سرمی است. شاید پادتن های ضد فرانسيلا تولرنسیس از راه لوله آگلوتیناسیون، میکروآگلوتیناسیون، هماگلوتیناسیون و الایزا قابل ردیابی است. روش میکروآگلوتیناسیون حساس بوده و بیشتر استفاده می شود. عیار آگلوتیناسیون لوله ای از و عیار میکروآگلوتیناسیون از به عنوان شاخص تشخیصی می باشند. اگرچه ممکن است هر دو نوع عیارهای IgG و IgM برای سال ها باقی بمانند؛ با این وجود تشخیص از راه یک مرحله آزمون دشوار می باشد، به ویژه اگر به همراه یک عفونت فرصت طلب باشد. بنابراین برای تشخیص سرم مثبت، نیاز به افزایش ۴ برابری عیار پادتن (بین زمان های نمونه گیری عفونت حاد و نقاهت) جهت تشخیص قطعی می باشد.
تلاش های زیادی به تازگی برای تشخیص سریع بیماری تب خرگوش به دلیل خاصیت باکتری فرانسيلا تولرنسيس صورت گرفته است. پادتن فلورسنت مستقیم روی نمونه ی گسترش و بیوپسی، تشخیص آنتی ژن در ادرار و PCR آزمون های مورد استفاده هستند؛ اما به تازگی PCR بسیار گسترش یافته است.
درمان
برای تمام شکلها استرپتومایسین داروی انتخابی است مگر در موارد بسیار نادر که مننژیت وجود دارد. در موارد دیگر می توان از جنتامایسین نیز استفاده کرد. داکسی سایکلین نیز استفاده شده اما برگشت به بیماری بیشتری دارد، شاید به دلیل باکتریواستاتیک بودن آن باشد. نتایج مشابهی نیز از کلرامفنیکل به دست آمده است. ممکن است تخلیه جراحی و درناژ آبسه های گره های لنفاوی، نیاز باشد.
پیش آگهی بیماری زخم گرانولار خوب است. ابتلا و مرگ و میر در آن، بیشتر از شکل تیفوئیدی است اما با تشخیص سریع و درمان مناسب نرخ مرگ و میر هر دو شکل به کمتر از ۴% میرسد. شاخص های پیش آگهی ضعیف شامل کوموربیدیت جدی، تشخیص تاخیری، و یا وجود نشانه ها پس از گذشت یک ماه، درگیری ریوی، بیماری تیفوئیدی، نقص کلیوی و نبود پاسخ به درمان آنتی بیوتیکی مناسب می باشد.
پیشگیری
گربه ها باید در منزل نگهداری شوند به ویژه در نواحی روستایی که تولارمی در حیات وحش اندمیک است. هم چنین باید از تماس سگ ها در بیرون از منزل با خرگوش ها و سایر حیوانات حیات وحش خودداری گردد. از بین بردن کنه ها برای انسان و حیوانات خانگی مهم است. حیواناتی که در بیرون از منزل نگهداری می شوند، به ویژه در مناطق جنگلی باید قبل از ورود به منزل از نظر کنه بررسی شوند و هرگونه کنه باید از روی آنها برداشته شود. در مناطق آندمیک تولارمی، خرگوش های خانگی باید در داخل منزل نگهداری شوند (برای کاهش خطر عفونت تب خرگوش آنها از راه حیات وحش و یا حشرات ناقل). به دلیل این که بسیاری از عفونت های انسان و حیوانات خانگی وابسته و تب خرگوش به گاز گرفتن و ایجاد خراش است، انجام راه کارهایی برای جلوگیری از این اتفاقات مهم می باشد. اگرچه خطر انتقال از همسترهای خانگی و جوندگان مشابه بسیار پایین می باشد، حمل مناسب آنها برای جلوگیری از گاز گرفتن مهم می باشد. از تماس بین جوندگان خانگی و جوندگان وحشی تا زمانی که جوندگان وحشی مشکوک به منابع تولارمی در همستر هستند، باید دوری شود.
حیوانات وحشی گرفته شده نباید به عنوان جانور خانگی نگهداری شوند، به ویژه آنهایی که از نواحی اندمیک تولارمی، گرفته شده اند. حیوانات مرده ای که توسط حیوانات خانگی به داخل منزل آورده شده اند، باید با احتیاط دور انداخته شوند. استفاده از دستکش، باور کنه و عینک محافظ توصیه می شود.
حیوانات آلوده به تب خرگوش و هر چیزی که با ترشحات آلوده شده، باید با استفاده از دستکش، ماسک محافظ تمام صورت و یا عینک محافظ، گان و پالایش کنندهای هوا (N95) حمل گردند. هنوز مشخص نیست که حیوانات تا چه مدتی فرانسيلا تولرنسيس را دفع می کنند، باید همین مسائل در رابطه با حیواناتی که در خانه تحت مراقبت هستند رعایت شود. این در حالی است که جداسازی و درمان در بیمارستان دامپزشکی به علت توانایی آنها در مدیریت بهتر ترجیح داده می شود. پس باید برای کسانی که می خواهند خودشان از جانور مراقبت نمایند، احتمال خطر و نیز راه های مهار آن را توضیح داد. باید نکروپسی از حیوانات مشکوک به تولارمی تنها توسط اشخاص با تجربه انجام پذیرد (جهت رعایت و فهم آلودگی زیستی). به نظر میرسد باکتری فرانسيلا تولرنسيس نسبت به بسیاری از ضدعفونی کننده ها، در صورتی که از آنها به درستی استفاده شود حساس است.
غربال گری حیوانات خانگی سالم توصیه نمی شود و هم چنین درمان پیشگیرانه برای آنهایی که در تماس با حیوانات وحشی بوده اند، کاربرد ندارد. افرادی که با حیوانات عفونی در تماس بوده اند، نیاز به درمان پیشگیرانه ندارند اما باید در صورت هرگونه مشاهده نشانه های اولیه مثل تب، لرز و درد عضلانی به پزشک مراجعه کنند.








































































































































































































نظرات کاربران
2:27:55 AM