باکتری لپتوسپيرا یکی از بیماریهای مشترک بسیار گسترده در جهان می باشد، اگرچه ایجاد عفونت از راه حیوانات خانگی متداول نیست. بیماری در انسان و گونه های بسیاری از حیوانات، از فرم خفیف تا کشنده ایجاد میشود. در زمان نگهداری حیوانات خانگی، رایج تر از همه بیماری در سگها می باشد، به ویژه در آن هایی که در نواحی جنگلی و ابری زندگی می کنند. سایر گونه های حیوانی مانند گربه ها و جوندگان ممکن است آلوده شده و به عنوان منابع عفونت برای انسان عمل کنند. انتقال بیماری مشترک از حیوانات خانگی نادر می باشد اما امکان پذیر است. خطر ابتلا در دامپزشکان بالاست اما عفونت در صاحبان حیوانات خانگی (انتقال از راه حیوانات خانگی سالم) بالاست. در این مطلب با باکتریهای لپتوسپيرا که یکی دیگر از بیماری های مشترک بین انسان حیوان است می پردازیم همچنین راههای شناخت و درمان تب شالیزار را بررسی می کنیم.
گونه های لپتوسپيرا
آسبب شناسی
باکتری لپتوسپيرا (عامل تب شالیزار) توسط گونه های لپتوسپیرا شامل گروهی از باکتری های کشیده، باریک، گرم منفی و مارپیچی تشکیل شده است. نام گذاری و گروه بندی لپتوسپیرا می تواند گیج کننده باشد. لپتوسپیرا اینتروگانس شامل بیش از ۲۰۰ سرووار می باشد، اما حدود ۱۰ تا از آنها باعث بیشتر بیماری ها در سگها و گربه ها می شوند. سرووارهای مرتبط به هم، به سرو گروپهایی طبقه بندی می شوند که بسیاری از آنها دارای نام مشابه با سرووار آن می باشند (که این هم گیج کننده است). سروگروپها سرشاخه بوده، در حالی که سرووارها این چنین نیستند و نباید به شکل ایتالیک آنها را نوشت.
هر سرووار یک یا بیشتر جانور مخزن و یا گونه های نگهدارنده خاص میزبانی دارند، که در آنها عفونت به صورت تحت بالینی است اما فرد عفونی باکتری را در ادرار خود دفع می کند و می تواند میزبانان ناخواسته ی خود را آلوده نماید. معمولاً عفونت در میزبانان ناخواسته بسیار شدیدتر می باشد، اما آنها ارگانیسم را به طولانی میزبانان مخزن، دفع نمی کنند. توانایی دفع طولانی مدت توسط سگهای آلوده شده با سرووارهای وابسته به سگ سانان، مورد بحث است، مانند دفع ایکتروهموراژیه توسط موش صحرایی.
همه گیر شناسی /گسترش جغرافیایی
باکتری لپتوسپيرا (عامل تب شالیزار) را می توان در سراسر جهان یافت، اگرچه تفاوت هایی در رابطه با نواحی جغرافیایی از نظر شیوع و سرووارهای موجود در منطقه، وجود دارد. لپتوسپیروز می تواند در نواحی گرم، مرطوب و به ویژه، pH خنثی تا قلیایی زنده بماند، اما در خارج از بدن میزبان نمی توانند کلونیزه شوند. باکتری لپتوسپيرا (عامل تب شالیزار) در مناطق معتدل، فصلی است و بیشتر در اواخر تابستان و اوایل پاییز مشخص می شوند، شيوع لیتوسپیروز در آب و هوای استوایی در تمامی طول سال دیده شده است.
انتقال باکتری لپتوسپيرا (عامل تب شالیزار) می تواند مستقیم یا غیرمستقیم باشد. انتقال مستقیم شامل تماس پوست و یا غشاهای مخاطی با ادرار آلوده، ترشحات جنسی و یا بافت جانور آلوده میباشد. انتقال بیشتر از راه پوست آسیب دیده می باشد، اما گاهی از راه پوست سالم هم ایجاد میشود (به ویژه زمانی که در اثر رطوبت نرم و یا له شده باشد). باکتری به ندرت از راه گازگرفتگی نیز قابل انتقال است، اگرچه باکتری خیلی از راه بزاق دفع نمی شود. ممکن است انتقال غیرمستقیم رایج تر باشد و از راه تماس با خاک، آب، غذا و یا بستری که با لپتوسپيراها آلوده شده باشند، به ویژه ادرار آلوده، ایجاد میشود.
پس از ورود باکتری لپتوسپيرا (عامل تب شالیزار) به پوست یا غشاهای موکوسی میزبان، به سرعت وارد جریان خون شده و کلونیزه میشوند. سپس باکتری اندام هایی مانند کلیه ها، کبد، طحال، CNS، چشم ها و دستگاه تناسلی را مورد هدف قرار داده و به کلونیزاسیون خود ادامه می دهد. به دنبال پاسخ ایمنی خونی، ارگانیسم از بسیاری از بافتها پاک می شود اما عفونت به شکل مقاوم در توبولهای قدامی کلیوی باقی می ماند. لپتوسپيراها قادرند برای هفته ها تا ماهها باقی مانده، زیاد شوند و باعث لپتوسپیرا و آسيب توبولهای کلیوی شود که می تواند باعث اختلال یا نقص در عملکرد کلیه شوند.
باکتری لپتوسپيرا (عامل تب شالیزار) در حیوانات خانگی
اطلاعات شیوع سرمی متغیر بوده و می توان از نظر موقعیت جغرافیایی به کمک آزمون، وضعیت مایه کوبی حیوانات مورد آزمون مشخص شود. نرخ شیوع سرمی در سگهای خانگی ٪۱۵-۳، در سگهای ولگرد % 84- 9/4 و در سگهای لانه زی %49 گزارش شده است. تعیین سرووارهای برجسته و مهم، برای تشخیص منبع عفونت مهم بوده و مشابه محدودیت هایی که در آزمون های تشخیصی وجود دارد، در این مورد هم مشاهده می شود. برای مثال سرووارهای گریپوتیفوزا و پومونا به شکل معمول از حیات وحش شهری (راکون ها و راسوها) دریافت می شوند، در حالی که سرووار کانیکولا از سگها و ایکتروهموراژیه از رتها کسب میشوند. احتمال واکنش بین سرووارهای مختلف مورد بحث است. برای مثال سرووار آتومناليس به شکل رایجی از برخی مناطق گزارش میشود و تیتر آتومنالیس پس از عفونت با سایر سرووارها افزایش می یابد و تیترآتومنالیس نسبت به اختصاصيت سروارهای آن می تواند شاخصی عمومی برای بررسی لپتوسپیروزیس باشد.
شیوع سرمی و وقوع بیماری در برخی نواحی در حال افزایش است و باکتری لپتوسپيرا (عامل تب شالیزار) به عنوان یک بیماری نوظهور در آمریکای شمالی است. این نوظهوری می تواند به چندین علت باشد که شامل تغییر در سرووارهای اصلی، افزایش تعداد راکون ها و حیوانات وحشی شهری، افزایش عفونت حیوانات وحشی شهری و شاید تغییرات آب و هوایی (که موجب زنده ماندن ارگانیسم در محیط میشوند) می باشد.
ریسک فاکتورهای گزارش شده برای وجود بیماری و یا سرم مثبت در سگها شامل تماس با حیوانات اهلی، تماس با حیوانات وحشی، قرارگیری در خارج از محوطه حصارکشی شده، تماس و یا دستمالی سگ، زندگی در اطراف شهر و زندگی در روستاهای اطراف نواحی شهری می باشد. ناسازگاری اطلاعات در مورد سگهای موجود در مناطق روستایی نزدیک به شهر، ممکن است به علت شیوع لپتوسپیروزیس در مناطق مختلف حیات وحش روستایی باشد. در مجموع این ریسک فاکتورها مرتبط با ظرفیت تماس مستقیم یا غیر مستقیم با حیوانات وحشی و اهلی است.
در حالی که توجه های زیادی در رابطه با سگها وجود دارد، لپتوسپیروزیس ممکن است در گربه ها هم ایجاد شود (و ممکن است تشخیص داده نشوند). در یک مطالعه در گربه های شکاری در اسپانیا شیوع سرمی مثبت در %۱۴ از گربه ها و با نرخ بیشتر (۲۰%) در جداسازی از ارگانهای بدنشان دیده شده است. سرووارهای ایکتروهموراژیه، بالوم و سجرو شناسایی شده اند. یک مطالعه در یونان موارد سرم مثبت را در ٪۳۱ از گربههای اهلي سالم نشان داده شده است که سرووارهای رایج آنها شامل آتومنالیس، براتیسلاوا و باتاویه می باشند؛ در حالی که در مطالعه ای در اسکاتلند در گربه ها، پادتن ضد لپتوسپيراهای هاردجو، آتومنالیس و ایکتروهموراژیه ٪2/9 بوده است.
باکتری لپتوسپيرا (عامل تب شالیزار) در انواعی از گونه های حیوانات خانگی نیز ایجاد می شوند و به عنوان بیماری مشترک گزارش می گردند، حیوانات خانگی غیر رایج مانند موش های صحرایی نیز در مقایسه با سگها و گربه ها ریسک فاکتورهای قوی تری هستند.
در حقیقت گونه هایی مانند موش های صحرایی به عنوان حاملین تحت بالینی لپتوسپيراها شناخته شده اند.
عفونت انسان
با وجود این که به عنوان یک بیماری مشترک رایج انسانی شناخته شده اند، اما شیوع عفونت انسانی در بیشتر نواحی پایین می باشد مثلا نسبت ابتلا در آلمان 06/0 در ۱۰۰۰۰۰ مورد، گزارش شده است. ریسک فاکتورهای زیادی برای ابتلا به بیماری شناخته شده است. دامپزشکان، کشاورزان، سلاخان، کارگران کشتارگاه و افرادی که با دام سر و کار دارند در خطر ابتلا می باشند. هم چنین شنا در آبهای شیرین، قایق رانی و شکار میتواند خطر ابتلا را افزایش دهد. افرادی با نقص سیستم ایمنی، نوزادان و نیز بچه ها احتمال ابتلای بیشتری دارند و بچه ها به دلیل تماس با حیوانات، محیط و رعایت کمتر نکات بهداشتی احتمال آلودگی بیشتری دارند.
عفونت های بیماری مشترک از راه حیوانات خانگی
اطلاعات در رابطه با انتقال بیماری مشترک از حیوانات خانگی به انسان محدود می باشد. اگرچه واضح است که انتقال ایجاد می شود و صاحبان حیوانات خانگی و دامپزشکان جزء افراد پر خطر هستند. گزارش ها در مورد لپتوسپیروز زئونوز که از رتها به دامپزشکان منتقل شده است وجود دارد. در یک مورد بیماری در اثر تماس دامپزشکان با ادرار رت سالم نیز گزارش شده است. این امر به ویژه در زمان تماس ادرار با خراشهای پوستی در افرادی که از دستکش استفاده نمی کنند دیده می شود. در گزارش های بسیاری عفونت مربوط به دامپزشکان و تکنسین های دامپزشکی می باشد. این مسئله در برخی مناطق در حال افزایش می باشد. با این وجود ریسک فاکتورها و نیز نرخ شیوع و عفونت در دامپزشکان هنوز کامل مشخص نشده است. مطالعه روی دامپزشکان نرخ شیوع سرمی را %9/2 – ۱ بدون گروه کنترل نشان داده که بر طبق آن نمی توان گفت که این میزان، نسبت به افراد عادی بالاتر است یا خیر.باکتری لپتوسپيرا (عامل تب شالیزار)
گزارشها زیادی از لپتوسپیروزیس زئونوز در صاحبان حیوانات خانگی در اثر تماس نزدیک با رتها دیده شده که تشخیص بر اساس جداسازی سرووار مشابه از رت های خانگی و صاحبان آنها می باشد. متاسفانه مواردی از عفونت درسگها نیز دیده شده است. در یک مورد لپتوسپیروز در صاحب سگ آلوده ای که با ادرار آن سگ در تماس بوده است دیده شده است. در یک گزارش دیگر لپتوسپیروزیس در فردی ۱۰-۷ روز پس از تماس با سگ دارای آلودگی ادراری مشاهده شده است. شخصی که هرروز سگ خود را برای شنا به رودخانه نزدیک محل زندگی خود می برد مبتلا شده است و نمی توان گفت که فرد از جانور آلوده مبتلا گردیده و یا هردو آلودگی را از یک منبع محیطی دریافت کرده اند. اگر چه در حال حاضر اطلاعات کمی در رابطه با آلودگی گربه ها وجود دارد اما صاحبان گربه ها به عنوان افراد تحت خطر دارای شیوع سرمی مثبت در یک مطالعه آمریکایی بودند.باکتری لپتوسپيرا (عامل تب شالیزار)
حیوانات
تظاهرات درمانگاهی
اختلالات درمانگاهی لپتوسپیروزیس در حیوانات متغیر بوده و به سن آنها، ایمنی میزبان، حدت سرووار و محیط زندگی ارگانیسم بستگی دارد. به نظر می رسد عفونت تحت بالینی، از شایع ترین فرم های آن باشد. فرم بالینی بیماری به ندرت در گربه ها گزارش شده است، حتی در موارد پیشرفته بیماری که لپتوسپیرمی، ضایعات هیستولوژیکی کبدی و کلیوی ایجاد شده باشد. با اینکه دوره انکوباسیون بیماری حدود ۱۴-۵ روز می باشد اما این زمان می تواند از کمتر از ۵ تا بیش از ۳۰ روز متغیر باشد. لپتوسپیروزیس ممکن است باعث تب، استفراغ، درد شکمی، اسهال، ضعف شدید، دپرسیون، سختی حرکت و یا درد عضلانی گردد. نشانه ها ممکن است تحت حاد، حاد ويا مزمن باشد. عفونت فوق حاد که در بسیاری موارد لپتوسپیروزیس دیده میشود می تواند به سرعت موجب مرگ شود. در موارد حاد نشانه های اولیه شامل لرزش عضلانی، تب، سرفه، دهیدراتاسیون، استفراغ و کلاپس عروقی می باشد که بیشتر قبل از نشانه های کبدی و کلیوی باعث مرگ می شود. عفونت تحت حاد معمول می باشد با نشانه های تب، بی اشتهایی، استفراغ، دهیدراتاسیون و اختلالات کلیوی پلی اوریک بر روی غشاهای مولکولی بدن، پتشی و خونریزی های اکیموز جلب توجه می کند. سرووارهای گریپوتیفوزا، کانیکولا و براتیسلاوا باعث صدمات اولیه کلیوی می شوند. صدمات کبدی معمولاً در رابطه با سرووارهای ایکتروهموراژیه وپومونا می باشد که بیشتر در سگهای با سن کمتر از ۶ ماه دیده میشود. اگرچه نشانه ها از نظر منطقه جغرافیایی، شیوع، میزبان و حتی با یک نوع سرووار هم متفاوت می باشد. در ۳ تا ۲۰٪ موارد نشانه های تنفسی ممکن است دیده شود که به علت صدمات عروقی در ریه ها بوده و یا به دلیل تأثیر مستقیم توکسین لپتوسپیرا میباشد. نشانه های CNS بیشتر در سگها محدود به سختی در حرکت، نبود تشخیص برای حرکت و فلجی خلفی می باشد. التهاب گوارشی شدید که گاهاً باعث ایجاد پیچ خوردگی روده ای می شوند نیز گزارش شده است.
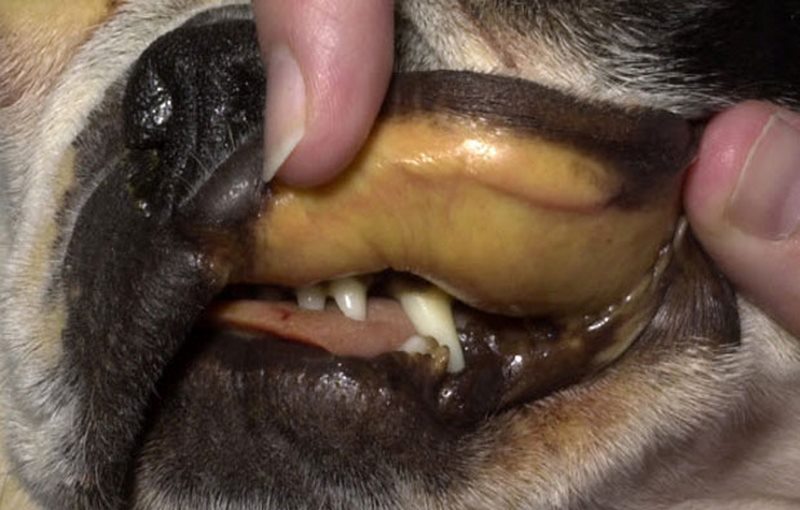
باکتری لپتوسپيرا (عامل تب شالیزار)
تشخیص
موارد غیر طبیعی آزمایشگاهی شامل لکوسیتوز، ترومبوسیتوپنی، بالا بودن آنزیمهای کبدی و بیلی روبین، ازوتمی و هایپرگلایسمی میباشد. وجود گلوکز، خون، پروتئین و چرک در ادرار و همچنین کست های گرانولار ممکن است دیده شود. ٪۸۳-۱۰۰ سگها دارای نواقص کلیوی هستند. آزمون استاندارد تشخیص لپتوسپیروز در سگها MAT می باشد که تا حدودی اختصاصی هر سرووار است، یعنی بالاترین تیتر تمایل به واکنش با سرووار آلوده کننده دارد ولی واکنش متقاطع با سایر سرووارها نیز غیرمعمول نیست. تشخیص بر پایه افزایش ۴ برابری تیتر پادتن ظرف ۳ هفته بوده و یا در زمانی که یک تیتر بالایی از پادتن در سگ وجود دارد به شرطی که ظرف ۳ ماه گذشته واکسينه نشده باشد. تیتر تکی به عنوان یک راه تشخیصی سریع استفاده میشود اما معمولاً یا بیشتر را توصیه می کنند. تیتر ممکن است ظرف ۷ تا ۱۰ روز اول عفونت منفی باشد و نیز آنتی بیوتیک تراپی زودهنگام باعث کاهش تیتر پادتن می گردد. مایه کوبی باعث افزایش تیتر میشود اگرچه به ندرت به بیشتر از میرسد. نرخ افزایش تیتر طولانی مدت نخواهد بود. به علاوه به دلیل اینکه سرووار کانیکولا با سگها بعنوان میزبان سازگار شده اند، سگها ممکن است باکتری را در ادرار خود دفع کنند بدون اینکه تیتر بالای داشته باشند. الایزا برای تشخیص IgM و IgG به کار می رود که قادر به تشخیص زودتر بیماری در فاز درمانگاهی نسبت به MAT است و قادر به تفریق تیتر ناشی از باکتری یا واکسن می باشد. اگرچه این آزمونها هم اکنون گسترش چندانی ندارند. گفته شده که آزمونهای سروارژیک در تشخیص دفع باکتری در ادامه چندان رضایت بخش نیستند. MAST و IKA که در انسان استفاده میشوند برای تشخیص عفونت های اخیر در سگها هم به کار میروند. IKA نسبت به الایزا و MAST دارای ویژگی و حساسیت بالاتری می باشد و بسیار ساده است. تشخیص لپتوسپیروز در ادرار با میکروسکوپ دارک فیلد چندان رایج نیست و موارد منفی کاذب در آنها دیده شده است لذا می تواند یک آزمون جانبی باشد. استفاده از دوزهای پایین دیورتیک مثل فروزماید در حیواناتی که از نظر هیدراتاسیون مشکلی ندارند، می تواند به خروج و دفع لپتوسپیرا در ادرار کمک کند. به دلیل سخت رشد بودن ارگانیسم، کشت چندان توصیه نمی شود اگرچه قادر به رشد برروی خون، ادرار یا بافت می باشد (مثلاً کبد یا کلیه) آزمون پادتن فلورسنت برروی ادرار یا بافتها صورت می گیرد و برای تشخیص مفید است اما قادر به تفکیک سرووارهای مختلف نیست. آزمون های متفاوتی برپایه PCR در سگها استفاده می شود که به صورت تجاری در برخی آزمایشگاهها وجود دارد اما حساسیت آنها باید مورد مطالعه قرار گیرد.
درمان
درمان بر پایه شرایط جانور و سیستم بدن آنها و شدت بیماری متفاوت می باشد درمان بر پایه استفاده از مایعات به صورت IV، انتقال پلاسما یا خون کامل است. درمان حیاتی و استفاده از دیورتیکها مهم می باشد. آنتی بیوتیک تراپی زودهنگام برای کاهش لپتوسپیرمی و نیز صدمات اندامها مهم می باشد. پنی سیلین ها (مثلاً آمپی سیلین) آنتی بیوتیک انتخابی است. درمان در موارد عفونت حاد، آنتی بیوتیک تراپی جانبی برای حذف حاملین میباشد که شامل داکی سایکلین، تتراسایکلین و ماکرولیدها (مثل اریترومایسین) می باشد. از داکسی ساکلین در درمان ابتدایی در سگها میتوان استفاده کرد هم چنین می توان در حیوانات با نواقص پیشرفته کلیه اما حداقل نواقص کبدی استفاده کرد. نسبت سگهای نجات یافته از لپتوسپیروزیس در صورت درمان ۸۸-۷۸٪ می باشد. تمام حیوانات دارای لپتوسپیروز فارغ از شدت بیماری به دلیل خطر تهدید بهداشت عمومی، باید با آنتی بیوتیکها تحت درمان قرار گیرند. هنگامی که یک حيوان تحت آنتی بیوتیک تراپی قرار می گیرد، انتشار میکروارگانیسم زنده بایستی طی ۲۴-۴۸ ساعت متوقف شود. هر چند اطلاعاتی در خصوص توقف انتشار میکروارگانیسم در دسترس نیست و احتمال بازگشت انتشار باکتری در صورتی که آنتی بیوتیک تراپی قبل از حذف کامل باکترهای کلونیزه شده در کلیه متوقف شود، وجود دارد.
انسان
تظاهرات درمانگاهی
عفونت در انسان از موارد تحت درمانگاهی تا بیماری مشابه آنفلوانزا خود محدود شونده و نیز بیماری کشنده نوزادان متفاوت است. دوره نهفتگی ۱۶-۵ روز اما می تواند تا ۳۰ روز هم باشد، درصد زیادی از افراد مبتلا (۹۰٪) عفونتهای تحت درمانگاهی یا خفيف دارند. نشانه های غیراختصاصی و نشانه های مانند تب، سردرد، لرز، درد عضلانی استفراغ، زردی، کم خونی، التهاب ملتحمه بدون ترشحات چرکی، درد در ناحیه کمر و وجود قرمزی پوست دیده می شود. این حالت در طی فاز باکتریمی یا سپتیسیمی که تقریباً 1 هفته طول می کشد رخ می دهد. این حالت ممکن است همراه با فاز وابسته به ایمنی باشد که می تواند همراه تب و نیز زردی و اختلالات کبدی (بیماری ويل)، التهاب مثانه، لنفادنوپاتی، مننژیت آسپتیک، بیماری کلیوی، میوزیت و راشهای پوربیوریک باشد. مننژیت آسپتیک در کودکان کمتر از ۱۴ سال معمول است. این حالت شدید در حدود ۱۰٪ موارد رخ می دهد.باکتری لپتوسپيرا (عامل تب شالیزار)
تشخیص
جداسازی لپتوسپیرا از خون و CSF می تواند موفقیت آمیز باشد بویژه در مواقع اولیه بیماری و جداسازی از ادرار ۷ تا ۱۰ روز پس از شروع بیماری. کشت نیاز به محیط کشت خاص و شرایط ویژه دارد که می تواند بین چند روز تا ۱۶ هفته به طول بیانجامد و نیز حساسیت پایینی دارد. بنابراین یک ابزار تشخیص ویژه برای تشخیص درمانگاهی نیست. جهت بررسی اسمیرها می توان از میکروسکوپ دارک فیلد استفاده کرد. لپتوسپیرا توسط میکروسکوپ نوری هم با استفاده از رنگ آمیزی نقره قابل مشاهده است. دفع ارگانیسم ها در ادرار هم می تواند رخ دهد. برای تشخیص باید نمونه های متعددی از ادرار اخذ گردد با این حال حساسیت این روش محدود است. به دلیل محدودیت کشت و مشاهده مستقیم، آزمون های سرم شناسی روش های تشخیص استاندارد هستند. اگرچه ممکن است در محافظت سرمی تأخیر ایجاد شود و یا اینکه در برخی موارد وجود نداشته باشد. در آزمایشگاههای مرجع از MAT استفاده میشود. از سایر روش های ساده و سریع و در دسترس می توان به MSAT، IKA و IgM immunoassay و آزمون آگلوتیناسیون لاتکس استفاده کرد. حساسیت این آزمونها معمولاً طی هفته اول از بیماری درمانگاهی پایین است اما بعد آن افزایش می یابد. برای جداسازی DNA لپتوسپیرا از PCR استفاده میشود. این تکنیک نسبت به سرم شناسی و کشت برای تشخیص اولیه بهت می باشد و به نظر می رسد که به سرعت در حال گسترش باشد.باکتری لپتوسپيرا (عامل تب شالیزار)
درمان
در اولین مرحله درمان به صورت سنتی از پنی سیلین استفاده می شود اما بنظر می رسد که سفتریاکسون داروی مؤثری باشد. به عنوان درمان های جایگزین می توان از داکسی سایکلین به همراه سفوتاکسیم استفاده نمود. در انسان های تحت درمان با پنی سیلین واکنش های Jarinch- Hersheimer رخ میدهد. نرخ مرگ و میر در موارد انسانی مبتلا معمولاً ۵-۱% می باشد اما دیده شده که در موارد اورژانسی به 18% هم رسیده اند و بسته به موقعیت به بیش از ۲۰٪ هم رسیده است. موارد مرگ و میر لپتوسپیروز غیر ایکتریک بسیار پایین می باشد. موارد افزاینده خطر مرگ و میر دیسپنه، اولیگوری، لکوسیتوزیس بیش از ، موارد غیر طبیعی ECG و مشاهده فيلتراسيون آلوئولی برروی رادیوگرافهای قفسه سینه می باشد. درمان پیشگیری باید در خانم های باردار به دلیل احتمال سقط جنین انجام پذیرد.
پیشگیری
کاهش قرار گرفتن در برخورد حیوانات
تشخیص و دوری از قرارگیری در محیطهای با خطر بالا مبحث مهمی می باشد و رعایت این مسئله بسیار سخت است. مناطق مرطوب با آبهای گرم با حرکت آهسته که در آنها گاو، گوزن و حیوانات وحشی رفت وآمد می کنند خطر بالایی دارند. واضحاً دوری از قرار گرفتن در چنین مناطقی همواره امکان پذیر نیست و شناخت مناطق با خطر بالا بدون داشتن آگاهی از موقعیت جغرافیایی منطقه و شیوع بومی لپتوسپیرا در آن امکان پذیر نیست. از آنجا که جوندگان می توانند منبع باشند حذف جوندگان می تواند کمک کننده باشد. از تماس جوندگان خانگی با جوندگان وحشی باید ممانعت شود.باکتری لپتوسپيرا (عامل تب شالیزار)
مایه کوبی حیوانات
مایه کوبی سگها می تواند در کنترل کمک کننده باشد اما محدودیت هایی دارد. واکسن ها تنها حاوی سرووارهای انتخابی هستند و ایمنی متقاطع محدود است. موفقیت مایه کوبی به سرووار موجود در منطقه در مقایسه با سرووار واکسن بستگی دارد. در برخی مناطق ارتباط خوبی بین واکسن و سویه های بیماری زا وجود دارد اما این مطلب جهانی نیست. بنظر می رسد واکسن های اولیه برضد سویه های کانیکولا و ایکتروهموراژیه نقش مهمی در کاهش این سرووارها در سگ و انسان داشته اند. با افزایش لیپتوسپیروزیس در برخی از مناطق در ۱۹۹۰ و تغییر سرووارهای معمول از کانیکولا و ایکتروهموراژیه به گریپوتیفوزا، پومونا، براتیسلاوا و آتومناليس، نیاز به واکسن های متفاوتی احساس شد. در حال حاضر واکسن های باکترین برای سرووارهای کانیکولا و ایکتروهموراژیه و برای سرووارهای گریپوتیفوزا و پومونا و یا برای هر ۴ سرووار وجود دارد. واکسنهای ساب یونیت نیز برضد ۴ سرووار در دسترس می باشد. این واکسن ها موجب محافظت متقاطع با سایر سروگروپها می شوند اما کامل نیستند و آتومناليس به عنوان سرووار مهم در برخی مناطق می تواند تأثیر مایه کوبی که فاقد این سرووار است را مختل کند. تأثیر واکسن بر میزان دفع باکتری در ادرار مورد بحث میباشد که باعث کاهش دفع می گردد. روش های پیشگیری از بیماری، واکسن هایی که باعث جلوگیری از بیماری می شوند اما در حیوانات باعث ایجاد دفع کنندگان سالم می گردند می تواند مغایر با حالت تولیدی باشد و یا حداقل برای حفاظت انسان های سالم مفید نیست. برای مثال واکس برضد کانیکولا و ایکتروهموراژیه باعث کاهش ابتلا و مرگ در سگهای با عفونت تجربی می شود. اگرچه ٪۱۳ از سگ های بالغ واکسینه شده حاملین کلیوی می گردند. این مسئله مورد بحث است زیرا حیوانات آلوده در حالی که از نظر درمانگاهی سالم به نظر می رسند می توانند منابع عفونت برای سایر حیوانات و انسان باشند. در مطالعه ای نشان داده شده است که در سگهای واکسینه هیچ گونه دفع در ادراری وجود ندارد. البته تنها ۶ جانور مورد مطالعه قرار گرفتند. مایه کوبی در حفاظت سگها و انسانها نقش دارد اما باید خاطرنشان کرد که واکسن یک ایمنی کامل در برابر دفع ادراری ایجاد نمی کند. مایه کوبی در مراکز نگهداری سگها که خطر ابتلا بالاست برای کاهش خطر عفونت و وقوع بیماری شدید باید بکار رود.باکتری لپتوسپيرا (عامل تب شالیزار)
لپتوسپیرا منتشر شده از طریق حیوانات خانگی
در حالت معمول حیواناتی که با سرووارهای غیروابسته به میزبان آلوده می شوند باکتری را برای مدت کوتاهی دفع می کنند، در حالی که در جانور آلوده با سرووار آداپته به میزبان دفع برای مدت طولانی می باشد. برای مثال سگ آلوده با سرووار گریپوتیفوزا باکتری را در ادرار برای ۶ هفته دفع می کند اما در موارد آلودگی با کانیولا دفع برای تمام طول زندگی است. خوشبختانه کانیکولا در بسیاری نواحی غیر معمول است و بسیاری از سگ های آلوده تنها برای مدت کوتاهی آلودگی را دفع می کنند. این امر دفع کنندگان بظاهر سالم را کاهش می دهد. درمان آنتی بیوتیکی مناسب در حذف دفع و انتشار باکتری مؤثر است و در حیوانات معمولاً دفع ۲۴ تا ۴۸ ساعت پس از مصرف آنتی بیوتیک قطع میشود. بنابراین تشخیص سریع و درمان مناسب ضرورت دارد. در برخی موارد گفته شده که دفع کانیکولا می تواند در برخی سگها به دنبال درمان انجام پذیرد اما در حال حاضر شواهدی در مورد این نظریه وجود ندارد. در حالی که دفع باکتری در ادرار بسیار مورد توجه است باید گفت که باکتری در سایر مایعات و بافت ها نیز دفع می شود و تماس با بزاق می تواند راه ابتلا به عفونت باشد. لذا نبود تماس با مایعات بدن و نیز شستشوی دست ها بسیار ضروریست.

تب شالیزار
محل حیوانات آلوده
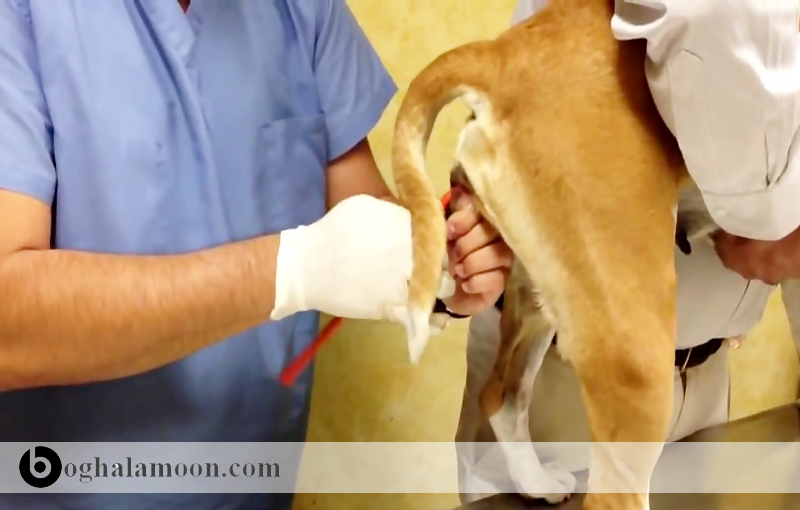
در کلینیک های دامپزشکی حیوانات آلوده باید جدا شده و باید با احتیاط حمل شوند. از تماس مستقیم یا غیرمستقیم با ادرار آنها باید جلوگیری شود. استفاده از لباس های مخصوص و گان توصیه می شود. دستکش باید استفاده شود و دست ها باید پس از درآوردن از دستکش شسته شوند. ادرار باید با دقت حمل شود و عفونی تلقی شود. خون و سایر بافت ها و مایعات مثل CSF و بزاق باید با دقت حمل شوند. كل جانور باید آلوده در نظر گرفته شود که این امر به دلیل تماس پوشش مویی جانور با ادرار آلوده است. محافظ صورت و یا محافظ چشم و ماسک باید برای جلوگیری از آئروسل آلوده و یا تماس با ادرار آلوده استفاده شود. محل نگهداری جانور نیز باید آلوده در نظر گرفته شود. قفسها باید بطور مرتب ضدعفونی شوند. لپتوسپیرا به بسیاری از ضدعفونی کننده ها مانند وایتکس و يودوفورهها حساس است و نیز به خشکی حساس است.باکتری لپتوسپيرا (عامل تب شالیزار)
بدلیل احتمال انتقال از طریق ریزقطره ها، شستشو نباید با فشار زیاد آب صورت گیرد. همچنین شستشو با شلنگ آب تا زمانی که ضدعفونی مناسب صورت نگرفته نبایستی انجام گردد. حیوانات آلوده نباید در مسیر سایر حیوانات راه رفته و یا ادرار کنند. بردن حیوانات آلوده به کلینیک و یا ایجاد مکانی برای آنها برای ادرار (قفسهایی که قابلیت ضدعفونی داشته باشد) بهترین حالت است در غیر این صورت حیوانات باید در منطقهای که در تماس با سایر حیوانات یا انسان نیست قدم بزنند و در منابع آبی ادرار نکنند. مهم است بخاطر بسپارید که لپتوسپیرا گاهی قادر است حتی از سگهای سالم و یا واکسینه شده از طریق ادرار دفع گردد. در صورتی که از روش های کنترلی بهینه استفاده نگردد خطر ابتلا افزایش خواهد یافت برای مثال در زمان جود هرگونه خارش یا ضایعه پوستی باید از دستکش استفاده کرد. در یک مورد برخورد ادرار یک رت بظاهر سالم با زخم یک انسان سبب انتقال عفونت گردید.باکتری لپتوسپيرا (عامل تب شالیزار)
درمان پروفیلاکتیک در افراد در معرض برخورد
درمان پروفیلاکتیک با استفاده از داکسی سایلین برای افراد های ریسک، افرادی که با آب شیرین سروکار دارند، کوهنوردان و طبیعت گردان در مناطق با ریسک بالا پیش بینی شده است. درمان پروفیلاکسیک مشابهی برای افراد در برخورد ادرار حیوانات خانگی آلوده باید انجام پذیرد. اگر چه اطلاعات وقوع و شیوع کافی در دسترس نباشد.
ليستريا منوسيتوژنز
لیستریوز یک یک بیماری مهم منتقله از راه غذا می باشد که توسط باکتری گرم مثبت ساپروفیت لیستریا منوسیتوژنز منتقل می شود. در انسان سالم ليستريوز بیشتر به صورت یک گاستروانتریت همراه تب، حاد و خود محدود شونده بروز می کند. در موارد شدید می تواند در نوزادان، بچه های کوچک، خانم های باردار و افرادی با اختلالات هماتولوژیک، بیماران مزمن کبدی، نواقص کلیوی، نبود تکامل ایمنی وابسته به سلول کشنده باشند. مرگ جنین می تواند در طی عفونت مادر در زمان آبستنی رخ دهد. ليستريا منوسیتوژنز به صورت وسیع در محیط و در محصولات غذایی یافت میشود. لیستریوز به ندرت در حیوانات یافت می شود. در سگ و گربه نشانه های غیر اختصاصی شامل اسهال، استفراغ و تب می باشد.
در موارد نادر نشانه های نورولوژیک در سگ و گربه تشخیص داده میشود و نیز نشانه های درماتوژیک و همچنین یک نمونه سقط جنین مشکوک در یک قلاده سگ تشخیص داده شده است. در مطالعه ای از ژاپن گزارش گردید که لیستریا منوسیتوژنز در مدفوع 9/0% از سگهای سالم دفع می شود. انتقال لیستریا منوسيتوژنز از انسان به توله سگها از طریق مصرف شیر انسان توسط توله سگها دیده شده است. اطلاعات کمی در رابطه با انتقال ليستريا منوسيتوژنز از حیوانات خانگی به انسان دیده شده است. انسان بیشتر از طریق منابع محیطی و غذایی به باکتری مبتلا میشود. با وجودی که لیستریوزیس در حیوانات خانگی نادر است اما خطر ابتلا به انسانها قابل چشم پوشی نیست. ابتلا کشاورزان و دامپزشکان بی شکل پوستی موضعی لیستریوز از طریق تماس با گوساله سقط شده و طیور عفونی گزارش شده است لذا فرضیه ای در مورد احتمال ابتلا به شکل پوستی بیماری پس از حمل حیوانات خانگی یا مدفوع آنها وجود دارد. اگرچه خطر آن پایین است. رعایت اصول بهداشتی عمومی مانند جلوگیری از تماس با مدفوع و استفراغ حیوانات، عدم تماس با پوست عفونی آنها، مراقبت کامل از زخم ایجاد شده به واسطه حیوانات و شستشوی دستها پس از تماس با مایعات بدن حیوانات آلوده خطر ابتلا را کاهش می دهد.
این تجربه است که کمک می کند در هر تجارتی موفق شوید، ما بدون هیچ چشم داشتی تجربه خود را در اختیار شما خواهیم گذاشت
گروه تولیدی پژوهشی نیازی








































































































































































































نظرات کاربران
2:27:55 AM