باکتری گونه های بارتونلا جزء باکتریهای گرم منفی خون دوست و آلفاپروتئوباکتر است که بسیار مرتبط با ریکتزیاها می باشد. تاکنون حداقل ۲۰ گونه باشد. تاکنون حداقل ۲۰ گونه و تحت گونه شناسایی شده است. این بیماری می تواند با چنگ زدن حیوانات به انسان از جمله چنگ گربه و چنگ سگ انتقال پیدا کند.
بارتونلا هنسله
بارتونلا هنسله یک عامل بیماری زا وابسته به گربه است و عامل بیماری خراش گربه یا CSD است. این باکتری ندرتاً منجر به آنژیوماتوز باسیلی، پلیوز باسیلی و سندرم های متفاوت دیگر گردد. بیماری در انسان وابسته به تماس با گربه است.تمام آنها مدت زمانی طولانی در پستانداران میزبان خود زنده می مانند. بسیاری از آنها باعث ایجاد بیماری در انسان می شود. بارتونلا هنسله، بارتونلا باسیلیفورمیس و بارتونلا كوئناتا رایج ترین گونه های آن هستند. اصلی ترین عامل بیماری زایی وابسته به حیوانات بارتونلا هنسله است. بارتونلا باسیلیفورمیس محدود به حیوانات کوههای آند در جنوب آمریکا می باشد لذا از اهمیت چندانی برخوردار نیست. در مقابل بارتونلا کوئناتا گسترش جهانی دارد و عامل تب ترنچ در انسان است. شپش انسان عامل انتقال این گونه است. تاکنون هیچ مخزن مهره دار دیگری شناخته نشده است. از دیگر زیر گونه های آن بارتونلا كلاريدجی و بارتونلا وينسونی است. زیر گونه ی برخوفی در انسان چندان رایج نیست اما در حیوانات خانگی ( چنگ زدن سگ ) قابل انتقال است. بارتونلا كوهلره در خون گربه های سالم یافت میشود و ندرتاً باعث اندوکاریت در انسان میشود. پادتن بارتونلا اليزابته از سگ ها جدا شده است و به ندرت باعث بیماری در انسان می شود. شیوع این گونه مشخص نیست. با توجه به تحقیقات اخیر در زمینه بارتونلا، به خصوص با پیشرفت روش های مولکولی، خصوصیات بارتونلا مشخص شده است. به نظر می رسد، بارتونلاهای دیگر با توانایی ایجاد بیماری مشترک، شناسایی خواهند شد.
سبب شناسی
بارتونلا هنسله یک باکتری مشکل پسند، خون دوست، کند رشد و گرم منفی است. مخزن طبیعی آن، گربه های اهلی هستند. ژنوتیپ های متعددی از باکتری وجود دارد و تنها تعداد محدودی از این ژنوتیپها باعث عفونت انسانی می شود.
توزیع جغرافیایی /همه گیر شناسی
حیوانات
بارتونلا هنسله در گربه های اهلی گسترش جهانی دارد. بسیاری از گربه های سالم ناقل این باکتری هستند. شیوع این بیماری در مناطق مختلف از ۱٪ تا %۸۱ گزارش شده است. این باکتری در نواحی گرم و مرطوب بیشتر حضور دارد. پژوهشها میزان شیوع باکتری در خون را از %۳ تا ۶۸٪ گزارش نموده اند. به طوری کلی شیوع باکتری در حیوانات پیر بیشتر است. گربه های وحشی، ولگرد و ککها نیز ناقل باکتری هستند.
باکتری در مراحل اولیه درون اریتروسیت ها قرار می گیرد اما بعدها در سلول های اندوتلیوم عروق نیز یافت می شود. در این مرحله نشانه های بالینی معمولاً حذف شده و باکتری به میزان زیاد و طولانی در خون قرار می گیرد. طی مطالعه ای تجربی، باکتری پس از ۲۲ تا ۳۳ هفته در خون بسیاری از گونه ها دیده شد. چرخهی باکتری در خون ممکن است طولانی شود، به طوریکه برخی از گونه ها تا یکسال ناقل باکتری در خون خود باشند. وجود باکتری در خون باعث دفع طولانی مدت باکتری نمی شود، تا زمانی که عفونت مجدد با سویهای خاص ایجاد شود. در آخر می توان این چنین نتیجه گرفت که درصد قابل توجهی از گربه های سالم می توانند در خون خود بارتونلا هنسله داشته باشند.
کک گربه (کتنوسفاليد فليس) ناقل مهم باکتری است. در یک مطالعهی تجربی، گربه ها با تزریق داخل جلدی مدفوع کک به بیماری مبتلا شدند. گربه هایی که با مدفوع ککها در تماس قرار نگرفتند به بیماری مبتلا نشدند، این امر نشان میدهد که مدفوع کک و نه بزاق آن، عامل رایج انتقال بیماری است. طی مطالعات تکمیلی مشخص شد که گربه ها در صورت عدم حضور ککها به بیماری مبتلا نمی شوند و انتقال از راه گاز گرفتن، خراش و یا تماس های دیگر صورت نمی پذیرد. یکی دیگر از راههای درگیری، انتقال خون است.
گربه میزبان اصلی بارتونلا هنسله می باشد اما در سگهای سالم نیز این باکتری یافت میشود. اطلاعات موجود در خصوص شیوع این بیماری بسیار محدود است. بارتونلا هنسله با سایر گونه های بارتونلا واکنش متقاطع دارد. در بسیاری از پژوهشها، شیوع آلودگی در سگهای سالم را 0% – 8% تخمین زده اند اما در مطالعه ای سرولوژی در جنوب شرقی ایالت متحده شیوع ۲۴ درصدی در سگها را گزارش نمودند. شیوع باکتری در خون نیز بسیار پایین و کمتر از ۱٪ گزارش شده است. بارتونلا هنسله از بزاق سگها جداسازی شده است، لذا احتمال انتقال عفونت به انسان از طریق گاز گرفتن (چنگ زدن حیوانات – چنگ گربه – چنگ سگ ) وجود دارد. احتمال آلودگی همزمان گونه های بارتونلا وجود دارد.
درگیری انسان
احتمال درگیری انسان با بارتونلا هنسله در برخی مناطق و برخی گروه ها زیاد است. شیوع آن در جمعیتهای انسانی بسیار کم است؛ در اهداکنندگان خون 6% – 2 حضور باکتری گزارش شده است. تماس با گربه ها و یا نگهداری گربه ( چنگ زدن حیوانات – چنگ گربه – چنگ سگ ) در خانه به عنوان یک عامل خطر محسوب میشود. شیوع ٪۵۱-۷ درگیری در دامپزشکان گزارش شده است. احتمالاً به علت تماس زیاد دامپزشکان با گربه ها و ککها درصد شیوع بالا است. البته در گزارشی در تایوان تنها % 7/1 از دامپزشکان از نظر سرم شناسی، مثبت بودند. بارتونلا هنسله در خون انسانهای سالم خصوصاً آنهایی که با حیوانات در تماس هستند، گزارش شده است. اگرچه میزان شیوع باکتری در خون افراد سالم، هنوز نامعلوم است.
انتقال باکتری بین گربه و انسان همانند انتقال باکتری بین گربه ها، نیازمند حضور کک می باشد. دانشمندان بر این باورند که، در صورت تماس مدفوع کک آلوده به انسان از طریق زخم بیماری قابل انتقال است. همچنین اگر مدفوع کک آلوده در محل ناحیه گاز گرفته و یا در دهان جانور گاز گیرنده، قرار گیرد، بیماری انتقال مییابد. انتقال خون گربه آلوده از راه گاز گرفتگی نیز می تواند علت آلودگی باشد.
با وجود اینکه نقش گربه در انتقال بارتونلا هنسله در بیماری خراش گربه ها روشن است، اما این بیماری کاملاً وابسته به گربه ها و خراش های آنها نیست. این باکتری در کنههایی که در تماس با انسان با حیوانات هستند، شناسایی شده است. کنه ها (به ویژه ریپیسفالوس سنگوئینوس، ایکسودس اسکاپولاریس و ایگزودس ريسينوس) می تواند ناقل بیماری باشند. اگرچه این نکته هنوز اثبات نشده است و نقش کنه ها در انتقال بیماری همچنان در پرده ای از ابهام است. سگها نیز از راه چنگ زدن بارتونلا هنسله را انتقال می دهند. جداسازی باکتری از بزاق توله ها دلالتی بر انتقال باکتری از طریق گاز گرفتن دارد. میزان انتقال باکتری از سگها به انسان کمتر از انتقال از طریق گربه ها است. گاهی عفونت در انسانهایی که تاریخچه ای مبنی بر تماس با حیوانات ندارند نیز دیده شده است، اما این حالت درصد کمی از موارد CDC را شامل میشود. مشخص نمودن اینکه آیا انسان با حیوان در تماس بوده است یا خیر دشوار است. این حالت حتی در مورد تماس احتمالی با کک نیز سخت تر می شود. ابتلا به بیماری از راه انتقال خونی گزارش شده است.
بیماری انسان
شناخته شده ترین بیماری ناشی از عفونت بارتونلا هنسله، CSD است. حدود ۲۲۰۰۰ نفر سالانه در ایالات متحده آلوده می شوند. این بیماری بسیار معمول است (اما اغلب اوقات تشخیص داده نمی شوند). بارتونلا هنسله باعث بیماریهای آنژیوماتوز باسیلی و پلیوز باسیلی نیز می شود، این دو بیماری اغلب در افراد مبتلا به HIV/AIDS دیده می شود. پژوهش های گسترده و پیشرفته نشان داده است که بارتونلا هنسله گسترہی وسیعی از بیماریها را ایجاد می کند، که از جمله آن می توان به اختلالات مزمن واگ و اختلالات وابسته به دستگاه عصبی اشاره کرد.
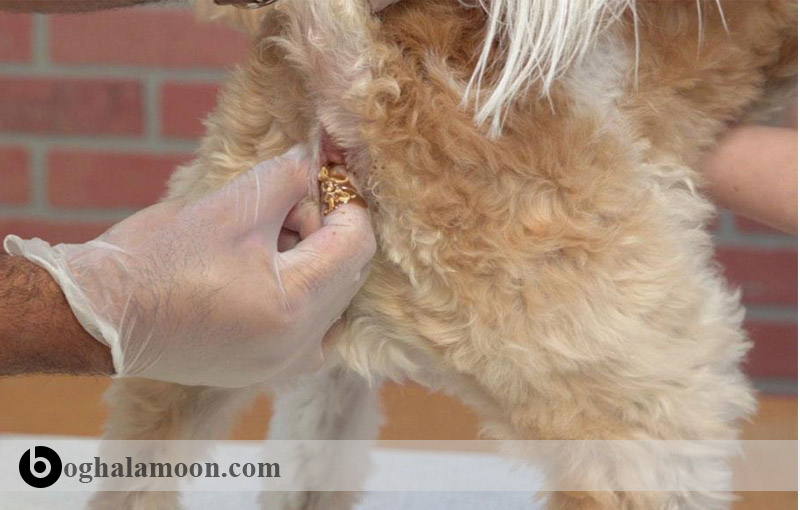
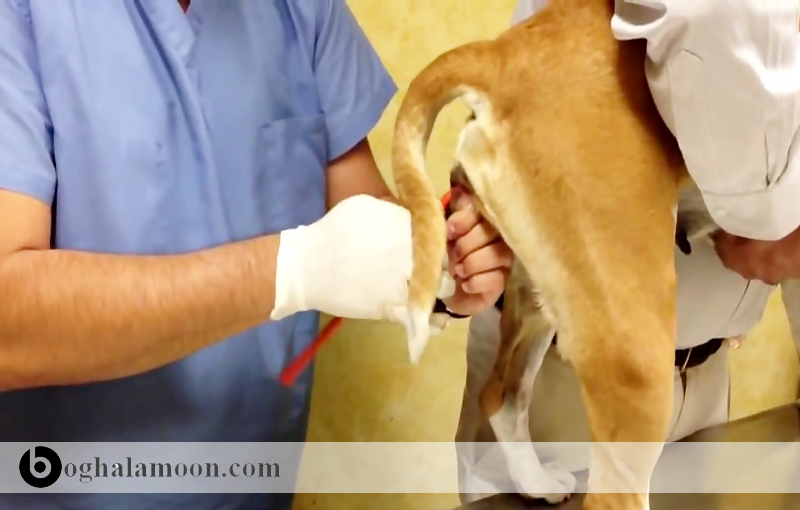
CSD در تمام سنین ایجاد می شود. این بیماری در کودکان کمتر از ۱۰ سال بیشتر گزارش شده است. ناگفته آشکار است که بارتونلا هنسله از گربه ها (چنگ زدن حیوانات – چنگ گربه – چنگ سگ ) به انسان منتقل می گردد، همچنين بارتونلا هنسله در گربه های مبتلا به CSD جدا شده است.
از فاکتورهای خطر این بیماری می توان به تماس با گربه های ۱۲ ماهه یا جوانتر (چنگ زدن حیوانات – چنگ گربه – چنگ سگ ) ، تماس با ککها، گاز گرفتگی و یا خراش گربه (چنگ زدن حیوانات – چنگ گربه – چنگ سگ ) ها نام برد. در افرادی با ضعف سیستم ایمنی در صورت تماس با گربه ممکن است، اندوکاریت و آنژیوماتوزیس باسیلی نیز ایجاد شود.
حیوانات
تظاهرات بالینی
عفونت بارتونلا هنسه در گربه ها اغلب تحت بالینی است. باکتریمی تحت بالینی حتی بدون نشانه های بالینی قابل تشخیص است. باکتری در خون سالها زنده می ماند. در مطالعه ای تجربی، گربه ها بدون علائم بالینی و یا با علائم بالینی خفيف به بیماری مبتلا شدند، نشانه های آن شامل ضایعه ای در محل تلقيح، بی اشتهایی، کسالت و لنفادنوپاتی بود. علائمی مشابه در گربه های آلوده شده ناشی از ضربه خوردگی یا جراحی دیده شد. ممکن است این علائم نتیجه استرس یا تضعیف سیستم ایمنی باشد. گزارشات معدودی مبنی بر ایجاد اندوکاردیت در گربه ها وجود دارد. پژوهش ها نشان داده اند که عفونت همزمان بارتونلا هنسله با ویروس نقص ایمنی گربه (FIV) و یا ویروس لوکمی گربه (FeIV) منجر به افزایش علائم و بیماری زایی می شود؛ از جمله علائم می توان به آماس لثه، لنفادنوپاتی، آماس معده و بیماری مجاری ادراری اشاره کرد. بارتونلا هنسله در سگها، برخلاف گربه ها، دارای علایم مشخصی است، در سگها بیماری با اندوکاردیت نیز همراه است.
تشخیص
برای تشخیص بارتونلا هنسله از روش کشت از خون یا بافت آلوده (برای مثال، غدد لنفي، دریچه قلب) و یا جداسازی DNA به روش PCR استفاده می گردد. بارتونلا هنسله در کشتهای رایج خون به دلیل کند و سخت رشد بودن، زنده نخواهد ماند. پرگنههای باکتری، پس از ۱۰ تا ۵۶ روز کولونی ایجاد می کند.
انجام کشت ایده آل به محیط انتخابی با حساسیت بالا وابسته است. دقت لازم جهت عدم تماس با نمونه های خونی آلوده باید صورت بگیرد، چراکه تماس اندک پوستی می تواند در طول دوران کشت بارتونلا هنسله مؤثر باشد. ترکیب کشت و PCR روی نمونه های غنی شده با محیط کشت بارتونلا و دارای آلفا پروتئوباکتر (BAPGMT)، حساسیت بالایی دارد، جداسازی بارتونلا هنسله از سگها نسبت به گربه ها به دلیل شیوع کمتر باکتری در خون آنها مشکل تر است.
آزمایشات سرولوژیکی نیز روش دیگری جهت تشخیص بیماری است، اما با توجه به حضور باکتری در سرم حیوانات سالم، تعیین شیوع بالینی به کمک سرم مشکل است. تشخیص بارتونلا هنسله در سلولهای قرمز خون نادر بوده و از نظر بالینی مفید نیست.
مدیریت
اطلاعات کمی در رابطه با درمان بارتونلا هنسله وجود دارد. حذف باکتری از خون دشوار است، اما غیر ممکن نیست. پژوهشهای کمی در خصوص عوامل مؤثر بر باکتری انجام شده است. در بیماری مزمن، استفاده از ماکرولیدها (اریترومایسین، آزیترومایسین) و یا تلفیق پنی سیلین با فلوروکوئینولون حداقل برای ۶ هفته پیشنهاد می گردد. برای موارد شدید بیماری، شروع درمان با آمپی سیلین یا آموکسی سیلین به همراه آمیکایسین توصیه میشود.
انسان
تظاهرات بالینی
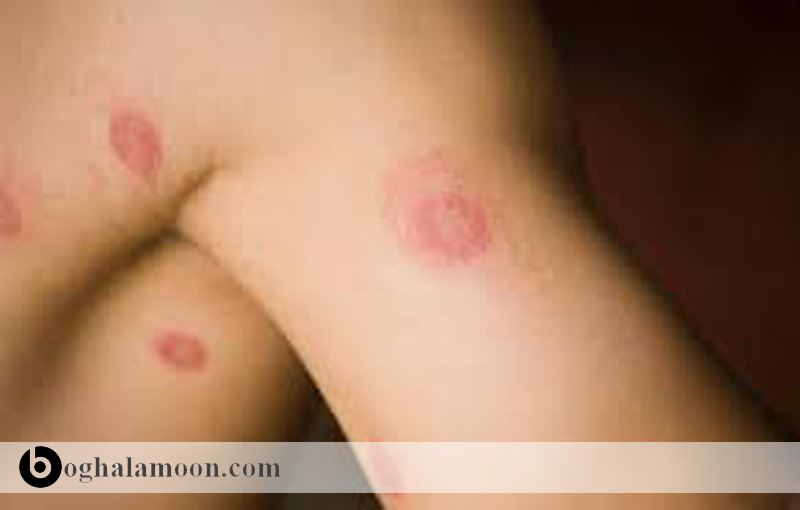
چهره رایج بالینی عفونت بارتونلا هنسله در انسان، CSD است. معمولاً ۷ تا ۱۲ روز پس از تماس انسان با باکتری (از طریق خراش یا گاز گرفتن) پایول تشکیل می شود. ضایعات پوستی ۱ تا ۳ هفته باقی می ماند. لنفادنوپاتی موضعی معمول ترین نمود بالینی این باکتری می باشد، که در بیش از ۹۰٪ موارد وجود دارد. با گسترش لنفادنوپاتی، ضایعه ای کوچک پوستی ( چنگ سگ ) در ناحیهی گزش بوجود می آید. این ضایعه در برخی افراد به طور خود به خودی بهبود می یابد. در %۳۰ تا 60% بیماران، تب ملایم برای چند روز دیده می شود. علائم رایج تر بیماری شامل کسالت، آماس مفاصل، کوفتگی و سردرد و نیز زخم گلو است. ترشحات غدد لنفی در ۱۶٪ تا ۲۵٪ بیماران دیده می شود. لنفادنوپاتی معمولاً ۲ تا ۴ ماه یا بیشتر باقی می ماند. در ۱۰% بیماران، نشانه هایی فراتر از درگیری غدد لنفاوی دیده می شود. رایج ترین آنها سندرم گرانولار پارینود است که با آماس ملتحمه و غدد لنفاوی موضعی مشخص می شود. سایر اختلالات غیر اختصاصی شامل آماس غیر عفونی پرده ی مغز، آماس کبد / طحال گرانولوماتوز، درگیری مغزی، کوریورتینیت، نورورتینت، پنومونی ، التهاب استخوان و التهاب عضله قلب است. انتشار عفونت در بیمارانی که پیوند بافتی داشته اند گزارش شده است.
باکتریمی معمولاً در افرادی که دچار نقص سیستم ایمنی (به ویژه در افراد مبتلا به ایدز) هستند، دیده میشود و با کاهش وزن، کسالت، کوفتگی، تب مواج و گاهی سردرد همراه است.
بارتونلا هنسله برخلاف سایر عوامل ایجاد کننده باکتریمی در افرادی با نقص سیستم ایمنی، علائم غیر اختصاصی دارد. بیماری معمولاً با تب شروع میشود.
در بالغین با یا بدون نقص سیستم ایمنی حتی اگر بارتونلا هنسله عامل اندوکاردیت باشد، کشت خون آنان منفی است. اندوکاردیت در کودکان مبتلا به CSD نادر است.
آنژیوماتوز باسیلی با رگزایی جدید در پوست و غدد لنفاوی ناحیه و برخی اندام ها مانند طحال، کبد، ریه ها، استخوان، مغز، مجاری گوارشی و سرویکس همراه می باشد. این امر در افراد مبتلا به نقص سیستم ایمنی خصوصاً مبتلایان به HIV بیشتر مشهود است. البته در افرادی با سیستم ایمنی سالم هم دیده میشود. ضایعات پوست به صورت تکی و حتی تا صدها عدد متغیر است. این ضایعات به صورت ندول ها یا پاپول های زیر جلدی ثابت یا متحرک وجود دارد. قطر آنها از چند میلی متر تا چند سانتی متر متغیر بوده و به رنگ پوست و یا قرمز و یا بنفش دیده می شوند. ممکن است زخم ایجاد شود. ممکن است ضایعات داخلی بدون ضایعات پوستی تشکیل شود، که در پن صورت تشخیص را مشکل می سازد.
پلیوز باسیلی شامل حضور ساختارهای کیستی و پر از خون می باشد. در وهله ی اول در کبد، طحال، غدد لنفاوی تشکیل می شود. در صورت نبود آنژیوماتوز و یا پلیوزیز، واکنشهای التهابی در اندام هایی مانند کبد، طحال، غدد لنفاوی، قلب، ریه ها، مغز استخوان در افرادی با نقص سیستم ایمنی ایجاد می شود.
پژوهش های اخیر نقش بارتونلا هنسله را در بیماری های عصبی بر پایه ی جداسازی باکتری از بیمارانی با نشانه های مزمن مانند سردرد، کوفتگی، آتاکسی، از دست دادن حافظه و لرزش بیان کرده است. در برخی موارد در اثر مصرف داکسی سیکلین بهبود مشاهده می شود، اگرچه این نتیجه در شرایط کنترل نشده بوده است. تأثیر درمان (و نقش بارتونلا هنسله) همچنان ناشناخته است. عفونت ناشی از بارتونلا هنسله در افراد دارای نشانه هایی عصبی واگ و نوروکانجنیتیو نیز باید مورد بررسی قرار گیرد، اما تعیین این ارتباط هم اکنون سخت است.
تشخیص
به دلیل نشانه های غیر اختصاصی و منشأ نامعلوم بیماری، تشخیص با تأخیر صورت می گیرد؛ به ویژه اگر در تاریخچه، تماس با گربه (به خصوص چنگ زدن حیوانات چنگ گربه یا چنگ سگ خراش یا گاز) وجود نداشته باشد. نتایج کلینیکال پاتولوژی اختصاصی نیست و با مراحلی از التهاب و لکوسیتوز ضعیف، نوتروفیلی و کاهش سرعت رسوب اریتروسیت همراه است.تشخیص قطعی با انجام آزمایش خون و یا بافت درگیر صورت می پذیرد. بارتونلا هنسله باکتری کند رشد بوده لذا با روشهای رایج کشت به سختی جدا می شود. برای تشخیص از محیطهای کشت انتخابی و نیز از ترکیب PCR و محیط کشت انتخابی استفاده میشود. به تازگی به صورت تجاری انجام PCR از روی نمونه های غنی شده BAPGM در دسترس بوده و تشخیص عفونت بارتونلا هنسله را بهبود می بخشد. آزمایشات سرولوژی تا حدودی حساس هستند اما اختصاصی نیستند. هم چنین از روش های ایمونوبلات IgG ایمنوفلورسنت ، EIA و رادیوایمونوپرسیپیتاسیون استفاده میشود. فلورسنت غیرمستقیم یکی از رایج ترین روش های مورد استفاده در تشخیص است. این آزمون، همانند بسیاری از آزمون های دیگر، با بارتونلا كوئيناتا واکنش متقاطع می دهد. تهیه مقاطع بافت شناسی از غدد لنفاوی نشان دهندهی التهاب غير اختصاصی است. با تهیه بیوپسی و آسپیراسیون از غدد لنفاوی و رنگ آمیزی آن با نقره ممکن است گونه های بارتونلا قابل تشخیص باشد، اما این امر برای بارتونلا هنسله اختصاصی نیست.
افزایش توانایی در انجام آزمون های تشخیص مولکولی کمک زیادی به تشخیص کرده است، به نظر می رسد آزمونها بر پایهی PCR در آینده به عنوان آزمون تشخیصی استاندارد معرفی شوند.
آنژیوماتوز و پلیوز باسیلی معمولاً با آزمایش های بافت شناسی پوست یا ضایعات داخلی تشخیص داده میشوند. در مراحل اولیه بیماری، باکتری با رنگ آمیزی نقره قابل تشخیص است، اما در مرحله ی آخر گرانولوماتوز باکتری دیده نمی شود.
مدیریت
CSD یک بیماری خود محدود شونده است، و این سؤال مطرح است: آیا درمان در همه موارد لازم است یا خیر؟ بیشتر بیماری های خفیف یا متوسط درمان نمی شوند؛ احتمالاً به دلیل نبود خطر، جلوگیری از پیچیده تر کردن بیماری و یا ایجاد عفونت مخفی. اما در صورت شدید یا پیچیده بودن بیماری و همچنین در افرادی با نقص سیستم ایمنی، درمان صورت می گیرد. به علت در دسترس نبودن آزمون های حساسیت سنجی، اغلب درمان ها به صورت تجربی صورت می گیرد. در حال حاضر تنها آنتی بیوتیک مؤثر بر بیماری آزیترومایسن است. جهت تشخیص عامل بیماری ندول های دردناک آسپراسيون توصیه میشود اما از باز کردن یا خالی کردن آنها باید اجتناب کرد.
برای درمان باکتریمی، پلیوز و آنژیوماتوز باسیلی، از اریترومایسینها یا داکسی سیکلین ها استفاده می شود. آزیترومایسین نیز گاهی مورد استفاده قرار می گیرد. حداقل ۴ هفته درمان لازم است. اما در افراد مبتلا به HIV یا بیمارانی با تب مداوم با وجود باکتری در خون، درمان در مدت زمان طولانی تر (۸ تا ۱۲ هفته) صورت می گیرد.
در بیمارانی با اندوکاردیت، استفاده از آمینوگلیکولیز برای ۲ هفته ی اول مفید است. ۸ تا ۱۲ هفته آنتی بیوتیک تراپی توصیه می شود.
مصرف به موقع داروها و تکمیل روند درمانی بسیار حائز اهمیت است، چرا که در صورت عدم درمان کافی، احتمال برگشت بیماری یا مقاوم شدن در برابر باکتری وجود دارد.

پیشگیری
راه اصلی پیش گیری از بیماری، مهار گربه ها جهت جلوگیری از گاز گرفتگی و زخمی شدن و مهار ککها می باشند. در خصوص گربه ها با خطر بالاتر (بچه گربه ها، گربه های ولگرد و گربه های دارای کک) ( چنگ زدن حیوانات – چنگ گربه – چنگ سگ ) مراقبت ویژه باید اتخاذ شود. نگهداری گربه ها درون خانه، باعث کاهش احتمال آلودگی در آنها کاهش می شود. هر گونه گاز گرفتگی یا خراش باید به طور کامل تمیز شود. در هیچ پژوهشی ارتباطی بین کنترل چنگ زدن و کاهش خطر انتقال بارتونلا هنسله را گزارش نداده اند، و به عنوان روشی جهت کنترل آلودگی بیان نشده است. روش رایج کنترل بیماری، مهار ککها است. نقش کنه ها در انتقال بیمار همچنان نامشخص است اما به طور کلی از روشهای پیشگیری کننده کنه ها باید استفاده کرد.
در مراکز نگهداری حیوانات دارای نقص ایمنی مراقبتهای ویژه باید اتخاذ شود. حذف گربه ها به دلیل ترس از آلودگی با بارتونلا هنسله، بجز در موارد شدید بیماری، پیشنهاد نمی گردد. “سرویس سلامت جامعه ایالات متحده / بیماری های عفونی آمریکا” به عنوان یک خط مشی برای پیش گیری از عفونت های فرصت طلب در افراد مبتلا به HIV پیشنهاد می دهد که این افراد در منازل خود از گربه های با سن بالاتر از یکسال و کاملاً سالم نگه داری کنند، هم چنین بازی های خشن با گربه ها انجام ندهند، همچنین جمعیت ککها را کنترل نمایند. هرگونه گاز گرفتگی یا خراش را به سرعت شستشو دهند و از لیس زدن زخم توسط گربه ها جلوگیری کنند. تست روتین برای بررسی آلودگی بارتونلا هنسله در گربه ها بیان نشده است. آزمایشات سرولوژی مثبت در حیوانات نه تنها نشان دهنده ی عفونت در آنها نیست بلکه توانایی بیماری زایی در انسان را نیز نشان نمی دهد. حتی در مورد برخی باکتریمی در گربه ، آزمایشات سرولوژی منفی دیده شده است. نتایج آزمایش سرولوژی بارتونلا هنسله، با سایر گونه های بارتونلا واکنش متقاطع دارد. البته برخی از گونه های بارتونلا باعث بیماری مشترک نمی شوند. نتایج منفی کشت و یا PCR دلیلی بر سالم بودن حیوان نیست، و عواملی همچون دفع کم یا دوره ای بودن بیماری منجر به منفی شدن تست می شود. علاوه بر این حیوانات با نتیجه ی منفی هم، خطر ابتلا به بارتونلا هنسله را دارند. هم چنین روش مراقبت از حیوانات برای پیشگیری بارتونلا، هنوز مشخص نیست. حتی در صورت تشخیص بیماری CSD، درمان یا پیشگیری مؤثر مشخصی وجود ندارد.
به دلیل انتقال بارتونلا هنسله از راه خون آلوده، بررسی خون گربه دهنده توصیه می گردد. اما به دلیل شیوع بالا و بیماری زای کم باکتری، نظرات متفاوتی در این خصوص وجود دارد.
سگها به عنوان عامل انتقال دهنده بارتونلا هنسله ، چندان حائز اهمیت نیستند. رایج ترین روش انتقال گاز گرفتی و ایجاد خراش ( چنگ زدن حیوانات – چنگ گربه – چنگ سگ) است. گربه ها نسبت به سگها از نظر انتقال بیماری نقش مهمی تری دارند لذا اتخاذ مراقبت های بهداشتی ویژه در خصوص گربه ها مهم تر از سگها است.
بارتونلا كلاريژيه
مشابه بارتونلا هنسله، گربه ها مخزن طبیعی بارتونلا کادریژیه می باشند. در ٪۳۰- 0 از گربه های سالم این گونه را گزارش کرده اند. در گزارشات مختلف حضور ۶۲- ۰ درصدی باکتری را در خون بیان کرده اند. احتمال عفونت هم زمان با بارتونلا هنسله وجود دارد. گربه های ولگرد بیشتر در معرض ابتلا به باکتریمی هستند؛ در یک گزارش شیوع باکتری در گربه های خانگی 0٪ و در گربه ای خیابانی ٪9/2 بوده است. نتایج مطالعه ای در فرانسه بیانگر شیوع ۲۵-۲۱ درصد در گربه های خانگی و ۴۲-۳۰ درصد در گربه های خیابانی می باشد. علت این اختلاف احتمالاً به دلیل برخورد بیشتر گربه های ولگرد با کک ها است، چراکه کک گربه (c.felis) ناقل باکتری است. یکی از دلایل متغیر بودن میزان شیوع در گزارش های مختلف، تفاوت در گسترش جهانی باکتری می باشد. تعداد بررسی ها در سگها بسیار کم است. شیوع آن در سگها 6/5- 3/0 درصد تخمین زده شده است. عفونت در گربه ها به صورت خفیف تا تحت بالینی است، اندوکاردیت در سگهای آلوده گزارش شده است.
نقش این گونه ی بارتونلا در CSD تاکنون مشخص نشده است؛ اگرچه در افرادی با بارتونلا کلاریژیه نشانه هایی واضح بیماری دیده شد. درمان و پیشگیری این باکتری مشابه بارتونلا هنسله می باشد.
بارتونلا وينسوني تحت گونه ی بوردوفری
بارتونلا وينسونی در سگ سانان منجر به ایجاد بیماری می شود (چنگ زدن حیوانات از جمله چنگ سگ) اما قابلیت بیماری زایی مشترک آن همچنان در ابهام است. توزیع جغرافیایی آن نیز مشخص نیست، اما بیشتر در نواحی استوایی و تحت استوایی و نیز ایالات متحده آمریکا گزارش شده است. چرخه ی زندگی بارتونلا وينسونی تحت گونه ی بوردوفری چندان مشخص نشده است. مخزن اصلی این باکتری روباه، می باشد اما باکتری در سگهای سالم و بیمار نیز دیده شده است. مطالعه در نواحی مختلف، شیوع سرمی بین صفر تا ۳۸ درصد را گزارش کرده اند. اما، بیشتر پژوهشها شیوع کمتر از ۵ درصدی را بیان نموده اند. احتمال ایجاد عفونت هم زمان با ارلیشیا کنیس یا بایزیا کنیس وجود دارد؛ در یک مطالعه بین کنه های سخت ، گاوها، ککها و منطقه ی روستایی با حیوانات سرم مثبت ارتباط معنی دار گزارش کردند. عفونت هم زمان با بارتونلا هنسله نیز ایجاد می شود.
باکتری توسط کنه به طور مثال ریپیسفالوس سنگوینس، آملیوما امريكانوس و درماسنتور نیز انتقال می یابد.
در بسیاری از سندرمهای سگها، بارتونلا وينسونی تحت گونه ی بوردوفری ایفای نقش می کند؛ از جمله آن می توان به موارد زیر اشاره کرد:
اندومتریت، لنفادنیت، ترشحات جنب و شکمی، بیماری گرانولوماتوز چند کانونی، ترومبوسیتوپنی وابسته به ایمنی، بیماریهای عصبی و پلی آرتریت.
عفونت مزمن نیز ممکن است ایجاد شود. جداسازی باکتری بارتونلا وينسونی تحت گونه ی بوردوفری دشوار است، بیشترین حساسیت، از طریق استفاده هم زمان از کشت مغذی انتخابی و PCR ایجاد می شود.
گزارشات محدودی در خصوص جداسازی بارتونلا وینسونی تحت گونهی بوردوفری در انسان ارائه شده است. یک مورد جداسازی از فردی با اندومتریت و نیز پسر بچه ای با اپیتلیوئید همانژیواندوتلیوما گزارش شده است. عفونت هم زمان بارتونلا وينسونی تحت گونهی بوردوفری با بارتونلا هنسله در فردی با کوفتگی مزمن، سر درد و دو بینی دیده شده است. هم چنین باکتری به صورت تنها و یا به همراه بارتونلا هنسله با نشانه هایی همچون درد عضلانی، درد مفاصل، کوفتگی، سردرد، از دست دادن حافظه، آتاکسی و … جدا شده است، همهی گزارشات در افرادی با تماس مکرر و افرادی که با چنگ زدن حیوانات از جمله چنگ سگ یا بندپایان بوده است.
احتمال ایجاد بیماری مشترک بسیار کم است. نقش حیوانات خانگی در آلوده نمودن انسان روشن نیست. براساس اطلاعات موجود مهار کنه ها در سگها اساسی ترین راه کنترل و پیشگیری بیماری است. درمان در سگها پیشنهاد نشده است.











































































































































































































نظرات کاربران
2:27:55 AM