انگل لیشمانیا گستره ی وسیعی از بیماری ها است که بیماری مشترک انسان و جوندگان می باشد که توسط انگل های پروتوزوایی از جنس لیشمانیا ایجاد میگردند. گونه های لیشمانیای متنوعی وجود دارند که می توانند سبب آلودگی انسان گردند. هر یک از آنها محدوده ی جغرافیایی و میزبان های منبع مختلفی دارند. مخازن اولیه پستانداران وحشی می باشند که شامل جوندگان و گوشتخواران وحشی هستند، اما سگهای خانگی را نیز می توانند درگیر کنند. سگها مخازن اولیه برای آلودگی های مشترک بین انسان و دام در برخی مناطق هستند و همچنین ممکن است به عنوان رابطی بین چرخه های وحشی و اهلی لیشمانیا ایفای نقش کنند. انسانها معمولاً میزبان تصادفی هستند اما برای برخی از گونه ها، به عنوان منبع ایفای نقش می کنند. در ادامه به معرفی این بیماری و بیماری مشترک انسان و سگ و بیماری مشترک انسان و گربه می پردازیم.
لیشمانیا
مقدمه
نشانه های بالینی لیشمانیوز بسیار متغیر است که با فاکتورهایی مانند تهاجم منحصر به فرد انگل، تروپیسم (گرایش) و بیماری زایی ذاتی به علاوه فاکتورهای میزبانی مانند پاسخ ایمنی یاخته بستگی دارد. لیشمانیوز احشایی، جلدی و جلدی-مخاطی، از جمله رایج ترین اشکال این بیماری است. گونه های مشابه لیشمانیا ممکن است، سبب سندرم های چندگانه شوند. سگها مهمترین عامل انتقال لیشمانیوز احشایی محسوب میشود.
سبب شناسی
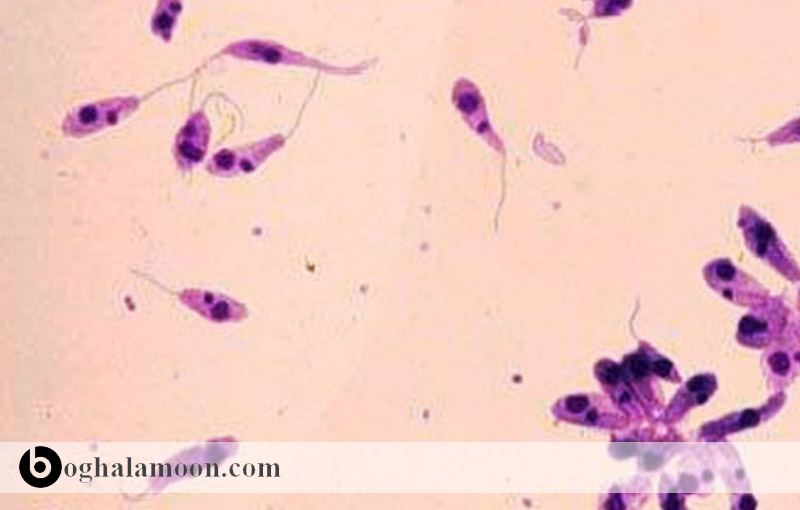
گونه های لیشمانیا از انگل پروتوزوایی و درون یاخته ای محسوب می شود. جنس ليشمانيا به دو زیر جنس تقسیم می شوند: لیشمانیا و ویانیا
گونه های متنوع لیشمانیا به عنوان عامل بیماری در انسان ها و حیوانات شناخته شده است، اما علت اصلی خطر در حیوانات، لیشمانیا اینفانتوم سگها است. ليشمانيا شاگاز عامل درگیری لیشمانیوز احشایی در جنوب آمریکا است. در حال حاضر بر اساس بررسی ژنتیکی به عنوان ارگانیسم مشابه لیشمانیا اینفانتوم مورد توجه قرار گرفته است. لیشمانیا برازیلینسیس و لیشمانیا پروويانا منجر به لیشمانیوز جلدی در انسان و سگ میشوند. نقش سگها در انتقال این گونه ها کمتر شناخته شده است، اما در برخی پژوهشها پیشنهاد شده است که سگها ممکن است در انتقال لیشمانیا برازیلینسیس نقش داشته باشند. به نظر می رسد که سگها منبع ليشمانيا پروويانا هستند، این عامل بیماری زا فعلی در ساکنین پرو در کوه های آند می باشد. گونه های فراوان دیگری از لیشمانیا وجود دارند و ممکن است حیوانات خانگی به آنها آلوده کردند، اما نقش آنها به عنوان منبع قابل چشم پوشی است. لیشمانیا را در جوندگان مناطق مختلف می توان یافت، اما نقش جوندگان خانگی در انتقال بیماری مشترک چندان روشن نیست.
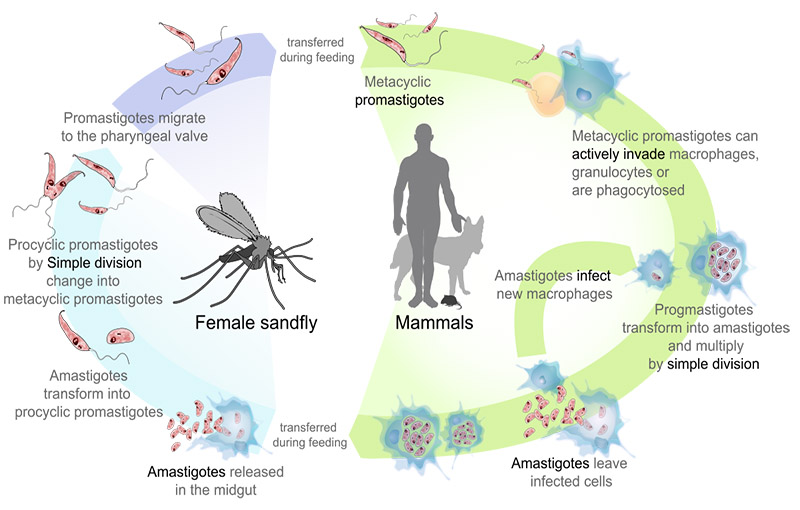
چرخه زندگی
لیشمانیای مستقر در ماکروفاژهای پستانداران اماستیگوت می باشند. در آمریکا انتقال توسط پشه های خاکی جنس لوتزوميا و در دیگر مناطق توسط جنس فلبوتوموس ایجاد می شود. بعد از گزش پشه خاکی، لیشمانیوز وارد شده سپس انگلها در پروماستیگوت های خارج یاخته در دستگاه گوارش پشه خاکی در طی تقریباً یک هفته رشد می کنند. چرخه زندگی زمانی که میزبان حساس دیگر، پشه خاکی را ببلعد، کامل می گردد، سپس پروماستیگوت ها توسط ماکروفاژها بیگانه خواری شده و تبدیل به اماستیگوت شده و تکثیر می یابند. میزبانهای مخزن ممکن است به مدت یک سال آلوده بمانند.
انسان و سگ از طریق روش های دیگر همچون آلودگی مادرزادی، انتقال خون از راه فراورده های خونی آلوده، سوزن های آلوده یا استفاده از سوزن های مشترک نیز آلودگی میشوند. همچنین در خصوص انتقال لیشمانیا اینفانتوم از طریق بلع کک های آلوده توسط سگ، مطالعاتی صورت گرفته است و آن را عاملی در انتقال بیماری معرفی کرده اند.
توزیع جغرافیایی / همه گیر شناسی
لیشمانیوز یک مسئله مهم بهداشت انسانی در برخی مناطق است. حدوداً ۱۲ میلیون نفر در سرتاسر جهان به آن درگیر شده اند. اکثر موارد بیماری در شرق هند، بنگلادش، سودان و برزیل دیده شده است. شیوع بیماری به میزان حضور لیشمانیا در جمعیت مخزن و پشه خاکی بستگی دارد. سگ ناقل لیشمانیا اینفانتوم در مناطق مدیترانه، خاورمیانه و مناطقی در دنیای جدید، به خصوص آمریکای لاتین، اندمیک است. در گذشته این بیماری در شرق چین شایع بوده است ولی امروزه ندرتاً دیده می شود. آلودگی اغلب انسان ها با لیشمانیا اینفانتوم به شکل موارد تک گیر در مناطق روستایی ایجاد می شود ولی گاها مناطق شهری و حومه شهر را نیز درگیر می کند. این بیماری در اثر تغییرات آب و هوایی و درنتیجه تغییر جمعیت حشرات ناقل گسترش می یابد. میزان شیوع پادتن های ضد ليشمانيا در سگ ها در مناطق اندمیک متغیر است. در برزیل، کلمبیا، ایتالیا، اسپانیا، پرتغال و ترکیه، ۱ تا ۸۱ درصد گزارش شده است. این بیماری وابسته به سن است، در مطالعات مختلف گروه های سنی متفاوتی را در معرض خطر بیان کرده اند.
شیوع آلودگی در برخی مناطق به خصوص در اروپا، افزایش یافته است، لیشمانیوز ممکن است مشکل بزرگی در برخی مناطق باشد.
اپیدمیولوژی لیشمانیوز در بعضی مناطق مانند ایالات متحده و کانادا متفاوت می باشد، میزان انتقال بیماری توسط ناقلین بومی تاکنون مشخص نشده است. حیوانات آلوده به دو گروه تقسیم می شوند: سگهایی که در صورت انتقال به مناطق اندمیک آلوده شده اند و سگهایی که بدون انتقال توسط ناقلین بیمار شده اند. گروه اول بیش از گروه دوم حائز اهمیت است و تاحد زیادی تازی های شکاری را درگیر می کنند. لیشمانیوز در ۱۸ ایالت آمریکا و ۲ استان کانادا اندمیک است.
احتمال انتقال سگ به سگ و انتقال عمودی نیز وجود دارد. انتقال سگ به سگ شامل انتقال از طریق گزش، زاد و ولد با استفاده از سوزن های مشترک است. انتقال عمودی نیز احتمالاً از طریق آلودگی جفت صورت میپذیرد که به شکل تجربی اثبات گردیده است. احتمالاً درجاتی از زمینه ژنتیکی (در نژاد تازی شکاری) نیز وجود داشته باشد. در برخی دیگر از نژادها خصوصاً نژادهایی از جنوب اروپا مانند جزیره کورس در دریای مدیترانه، سگهای شکاری ایتالیایی و سگهای ناپلی نیز درگیری ژنتیکی بیان شده است.
با وجود اینکه که بیماری در گربه ها تقریباً ۱۰۰ سال پیش تشخیص داده شده است، اطلاعات کافی در خصوص درگیریشان وجود ندارد. لیشمانیوز جلدی و احشایی می تواند در آنها ایجاد شود، اما به نظر می رسد بیماری جلدی شایع تر است. اطلاعات محدودی در مورد شیوع بیماری در دسترس است، شیوع سرمی یا حضور انگل در خون 6/0 تا ۵۹ درصد گزارش شده است.
لیشمانیوز یک بیماری مهم انسانی در شماری از نواحی است، در برخی مناطقی، این بیماری رایج ترین بیماری مشترک بین انسان و دام شناخته شده است. لیشمانیوز احشایی اساساً توسط لیشمانیا اینفانتوم و لیشمانیا دونووانی ایجاد می گردد، هرچند گونه های دیگر نیز منجر به لیشمانیوز احشایی می شود. لیشمانیوز احشایی در گذشته در کودکان بسیار حائر اهمیت بوده است، هر چند بالغینی که مبتلا به بیماری نقص ایمنی اکتسابی (ایدز) هستند و همچنین آنهایی که تحت درمان سیتوستاتیک یا سرکوب سامانه ایمنی هستند نیز در معرض خطر قرار دارند. گرچه این بیماری در همه ی افراد ایجاد می شود.
سگ ها مخازن مهمی از لیشمانیا اینفانتوم هستند ولی نقش اندکی دارند و همچنین هیچگونه نقشی در انتقال دیگر گونه های مسبب بیماری احشایی ندارند. سگها به عنوان یک مخزن مهم برای لیشمانیوز جلدی مورد توجه قرار نگرفته اند. سگها میزبان های طبیعی برای گونه های اصلی شامل (لیشمانیا ماژور، لیشمانیا تروگنده خواری یا لیشمانیا آتروگنده خواری) نبودند، به جز لیشمانیا پروويانا. این گونه با بیماری موضعی زخم جلدی در اهالی کوه های آنددر کشور پرو در ارتباط است. اولین راه انتقال لیشمانیا اینفانتوم از سگ به انسان پشه خاکی است، اما داده های موجود در خصوص انتقال توسط مرگ های خانگی متناقص است، احتمالاً عواملی همچون اختلافات منطقه ای، میزان شیوع در ناقلین، تراکم سگ و مدیریت سگ (به عنوان مثال، تماس نزدیک سگها به انسانها، رمان خارج بودن از خانه) در گسترش لیشمانیوز حائز اهمیت است. تراکم سگهای ولگرد و سگ های خانگی به عنوان فاکتورهای خطر برای بیماری احشایی شناخته شده است.
ارتباط معنی داری بین لیشمانیوز جلدی انسان و شیوع بیماری مشابه در سگها در پرو گزارش شده است. در مطالعه ای در ایتالیا، تماس روزانه با حیوانات (اما نه لزوماً سگ ها) یک فاکتور خطر برای بیماری انسان بیان شده بود. مهار لیشمانیوز در سگ ها منجر به کاهش آلودگی انسان می شود روشهای دیگر انتقال همانند تماس با خون سگ سانان یا گزش تاکنون مورد بررسی قرار نگرفته است. اطلاعات موجود در خصوص نقش گربه ها در آلودگی انسانها محدود است.
حیوانات
نشانه های بالینی
در تعداد کمی از حیوانات آلوده، علائم بالینی ظاهر می شود. فرم احشایی بیماری رایج تر است.
لیشمانیوز احشایی
علائمی رایج این فرم از بیماری شامل دپرسیون، کاهش وزن (خصوصاً توده عضلانی بالای شانه ها، ران ها و کمر)، انبساط محوطه بطنی، بزرگ شدگی طحال، لنفادنوپاتی عمومی، انبساط مفصل و نارسایی کلیوی معمول است. استفراغ، اسهال و وجود خون در مدفوع کمتر دیده میشود. تب در یک سوم موارد مشخص شده است. همزمان زخم های جلدی شامل موریختگی بدون خارش، هیپرکراتوز، پوسته پوسته شدن و ضخیم شدن پوست و رنگ پریدگی پوست نیز ممکن است وجود داشته باشد.
لیشمانیوز جلدی
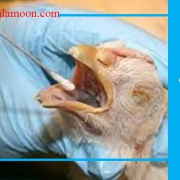
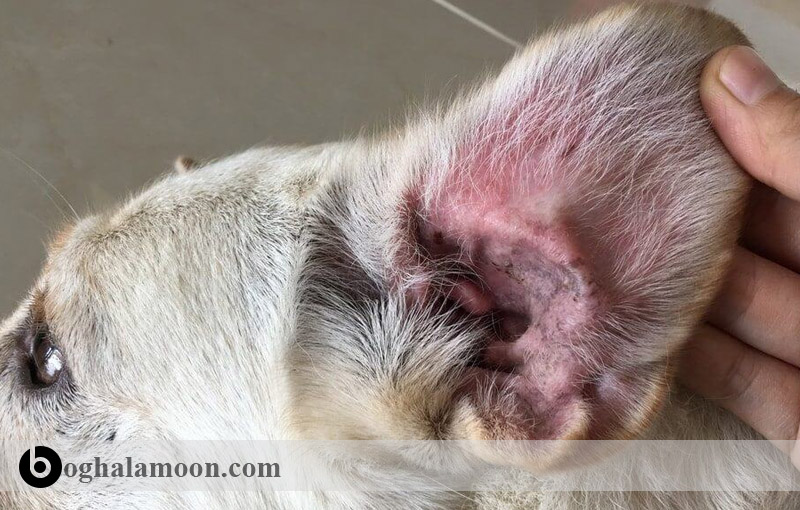
ليشمانيوز جلدی رایج ترین فرم بیماری، در آمریکای جنوبی است، این بیماری به صورت تک گیر در سگ ها و گربه ها را درگیر کرده است. این بیماری با زخم های پوستی قرحهای مزمن، به خصوص در گوش ها، زخمهای جلدی-مخاطی و لنفادنوپاتی همراه است. ندول های جلدی جدا از هم نیز در پوست خصوصاً در گربه ها ممکن است، وجود داشته باشد.
تشخیص
تشخیص به دلیل محدود بودن آزمایشات موجود مشکل است. در مناطق اندمیک علائمی همچون کم خونی، ترومبوسیتوپنی، هایپرپروتئینمی به همراه هایپرگاماگلوبولینمی، هیپوآلبومینمی و نارسایی کلیوی دیده شده است.
آنزیم های کبدی نیز ممکن است افزایش یابد اما اختصاصی نیستند. یکی از اساسی ترین روش تشخیص آزمایش های سرم شناسی است. آزمایش سرمی مثبت همبستگی بهتری با بیماری در تازی های شکاری ایالات متحده نسبت به سگها در مناطق اندمیک دارد. آزمایش ایمونوفلورسنت در اغلب اوقات در مناطق غير اندمیک مورد استفاده قرار می گیرد و به عنوان یکی از آزمایشات غربالگری مناسب شناخته شده است، اما واکنش متقاطعی با دیگر بیماری زاها مانند تریپانوزوما کروزای دارد.
در برخی مناطق آزمایش بسیار اختصاصی ELISA و استفاده از آنتی ژن K39 مورد استفاده قرا می گیرد. PCR نیز حساسیت بالایی دارد. تشخیص یاخته شناسی یا کشت اماستیگوت ها در بافت یا مایعات (به عنوان مثال مایع مفصلی) نیز از جمله روش های تشخیصی است.
لیشمانیوز جلدی
یکی از روشهای تشخیص لیشمانیا در زخم های پوستی، بررسی با میکروسکوپ است. همچنین از کشت انگل یا تشخیص DNA لیشمانیا توسط PCR در نمونه های بیوپسی شده، جهت تشخیص می توان استفاده نمود. این روش ها در گربه ها بیشتر از سگها استفاده می شوند، چراکه در سگها تعداد انگل موجود در پوست کم است. به علت انتشار انگل از خون، شناسایی آن در خون و مغز استخوان نیز مورد استفاده قرار میگیرد. از آزمایش های سرمی نیز جهت تشخیص می توان استفاده نمود اما تفسير آن در برخی مناطق با شیوع سرمی بالاتر از مقدار تعیین شده، با خطا رو به رو می شود.
مدیریت
درمان بیماری آسان نیست، به نظر می رسد سگها پاسخ ضعیف تری در مقایسه با انسانها به درمان میدهند. درمان اغلب منجر به بهبود علائم بالینی به صورت کوتاه یا بلند مدت میشود و به ندرت بیماری را از بین میبرد. پیش آگهی بیماری در حیوانات لاغر و ابتلا به شکل مزمن، ضعیف است. هدف اصلی درمان، بهبود علائم بالینی است نه درمان میکروبی، نیست بدین طریق از عود بیماری جلوگیری می شود. به دلیل عدم درمان کامل و از بین نرفتن انگل، خطر انتقال وجود دارد.
تعداد محدودی داروی مؤثر جهت درمان وجود دارد. آلوپورینول به عنوان انتخاب اول جهت درمان به علت مؤثر و غیرسمی بودن آن، پیشنهاد شده است. این دارو به تنهایی یا در ترکیب با آنتیموان پنج ظرفیتی مانند استیبوگلوکونات سدیم یا آنتیموان مگلوتامین استفاده می گردد. به علت سمیت بالا (به خصوص استیبوگلوکونات سدیم) محدودیت استفاده دارند. امولسیون لیپوزومی یا چربی آمفوتریسین B نیز استفاده شود، اگرچه از آلوپورینول تر و سمی تر است. دو داروی ميلته فوزین و پارومومایسین در سگها بررسی نشده است. امکان عود مجدد پس از یک ماه تا یک سال (یا بیشتر) از درمان به ظاهر موفق ممکن است، ایجاد شود؛ از همین روی چکاب منظم باید صورت گیرد.
در مطالعه ای واکسیناسیون با واکسن تجاری تقویت شده با ساپونین منجر به کاهش یا حذف علائم بالینی و آلودگی تأخیری شده است. به همین سبب به عنوان ابزار حیاتی برای مدیریت نشانه های بالینی و کاهش بیماریهای مشترک بین انسان و دام در حیوانات درمان شده، می توان استفاده نمود. جنبه های دیگر درمان به وضعیت بالینی حیوان بستگی دارد که شامل رژیم غذایی مناسب و مدیریت بیماری های کلیوی است.
انسانها
نشانه های بالینی
لیشمانیوز احشایی
گاهی اوقات پاپول کوچکی در محل مایه کوبی دیده می شود ولی معمول نیست. دوره کمون طولانی و معمولاً ۳ تا ۸ ماه است، هرچند ممکن است دوره کوتاه ۱۰ روزه و یا طولانی تر از یک سال باشد. ممکن است آلودگی در سال های اولیه زندگی ایجاد شود ولی زمانی که شخص دچار نقص سیستم ایمنی شود، ظاهر شود.
نشانه های بالینی این بیماری بسیار متغیر است. از عدم علائم بالینی و خود محدود شونده تا لیشمانیوز احشایی کلاسیک به همراه تب، بی اشتهایی و کاهش وزن، بزرگی کبد و طحال و هیپرپیگمانتاسیون متغیر است. تهاجم ممکن است سریع صورت بگیرد. تب خفیف، متناوب (کمتر معمول) و یا مشابه مالاریا ایجاد می شود. ممکن است به علت بزرگ شدن طحال و كبد، محوطه بطنی بزرگ شود.
افرادی دچار نقص سامانه ایمنی مانند مبتلایان به نقص اکتسابی سامانه ایمنی (ایدز) یا سرطان یا افرادی دریافت کننده داروهای سرکوب کننده سامانه ایمنی، خطر زیادی در گسترش و پراکنده کردن بیماری احشایی دارند. بیماری در موارد شدید، به علت عفونت های ثانویه، سوء تغذیه، کم خونی شدید یا خونریزی منجر به مرگ می شود.
لیشمانیوز جلدی
معمول ترین فرم بیماری لیشمانیوز جلدی است که توسط گونه های مرتبط با سگ ایجاد شده است. این فرم از بیماری به صورت یک یا چند زخم دلمه ای و خشک به همراه زخم های نسبتاً بزرگ و عمیق ظاهر میشود، زخم ها در تمام قسمت های بدن ایجاد می شود، اما در قسمت هایی از پوست که در معرض هستند، بسیار رایج است. لیشمانیوز جلدی به ندرت به فرم احشایی بروز می نماید.
تشخیص
لیشمانیوز احشایی
در مناطق آندمیک اغلب بر اساس حضور نشانه هایی همچون تب طولانی، کاهش وزن، بزرگ شدن طحال، بزرگ شدن کبد، به همراه کم خونی نورموسیتیک / نورموکروماتیک، لکوپنی، ترومبوسیتوپنی و هیپرگاماگلوبولینمی تشخیص صورت می گیرد.
مشاهده ی اماستیگوت ها در بافت یا جداسازی پروماستیگوت ها در محیط کشت از دیگر روش های تشخیصی است. بهترین شیوهی تشخیص نمونه گیری از طحال است و در پله ی بعدی نمونه گیری از مغز استخوان و غدد لنفاوی قرار دارد. نمونه گیری از کبد ضعیف ترین راه تشخیص است. گهگاهی می توان اماستیگوت ها را در نمونه های بافی کوت و مغز استخوان شناسایی یا جدا کرد. یکی دیگر از راههای تشخیص، آزمایش سرمی است ولی ممکن است با دیگر ارگانیسم ها واکنش متقاطع داشته باشد. احتمال دارد در بیماران مبتلا به نقص سیستم ایمنی، نتایج منفی کاذب به دست آید. آزمایش پوستی لیشمانین (مونتنگرو) به این دلیل منفی بودن در بیماران با فرم احشایی کاربرد تشخیصی ندارد، هر چند معمولاً بعد از بهبود خود به خودی یا درمان موفقیت آمیز مثبت می شود.
لیشمانیوز جلدی
لیشمانیوز جلدی در مناطق اندمیک بر اساس علائم بالینی تشخیص داده می شود. تشخیص قطعی با شناسایی اماستیگوت ها در بافت های بیوپسی شده رنگ آمیزی شده (گیمسا-رایت)، با استفاده از پادتن های منوکلونال یا روش های مولکولی صورت می پذیرد. یکی دیگر از روشهای تشخیصی، جدا کردن پروماستیگوت ها با استفاده از کشت بافت است. اماستیگوت ها ممکن است در خراش های پوستی دیده شوند. روش های سرمی به دلیل کم بودن پادتن در بیماران و واکنش متقاطع چندان مفید نیست.
مدیریت
لیشمانیوز احشایی
بیماری اغلب خود محدود شونده است، اما اگر با لیشمانیوز احشایی همراه شود، اقدامات درمانی باید صورت گیرد. آمفوتریسین B لیپوزومی داروی انتخابی درمان این بیماری است ؛ اما به سبب هزینه بالا دار و دسترسی کم به آن در اغلب کشور محدودیت مصرف دارد. یکی دیگر از داروهای مورد استفاده، آمفوتریسین B معمولی است. استیبوگلوکونات سدیم با وجود اثر بالا به دلیل سمیت (خصوصاً سمیت قلبی) قابل استفاده نیست. به دلیل مقاومت بالا در برابر آنتیموان، استفاده از این دارو در جنوب شرقی آسيا ممنوع شده است، ميلته فرزین به طور گسترده ای در هندوستان جایگین این دارو شده است. درمان های حمایتی نیز گاها مورد نیاز است.
لیشمانیوز جلدی
در تمام بیماران با فرم جلدی لیشمانیوز، درمان باید صورت بگیرد. خصوصاً زمانی که زخم منجر به ناتوانی شود (به عنوان مثال زخم های نزدیک مفاصل)
پیشگیری
چهار رهیافت اصلی کاهنده انتقال لیشمانیا شامل کاهش حشره ناقل، کاهش حشره گزنده، مهار مخازن و پیشگیری از نقص در سیستم ایمنی است.
قدرت پرواز پشه های خاکی بسیار محدود است به همین سبب بیشتر در نزدیک محل تولد خود می مانند، بنابراین حذف محل های زاد و ولد مجاور انسان و حیوانات، روشی برای مهار آنها است؛ اما محل های زاد و ولد به سختی تشخیص داده می شوند، بنابراین چندان قابل اجرا نیست. جلوگیری از گزیده شدن، اساسیترین شیوه پیشگیری از پیشه های خاکی است ، اما این روش نیز دشوار و غیر ممکن است.
جهت دفع و از بین بردن پشه های خاکی بر روی سگها، از حشره کش ها استفاده می گردد. این روش در مناطق اندمیک بسیار مثمر ثمر است. استفاده از قلاده های آغشته به دلتامترین و پرمترین نیز منجر به کاهش گزش پشه خاکی می شود و درنتیجه منجر به کاهش عیار سرمی در انسان ها و سگها می شود قلاده ها بیش از ۳۴ هفته سگها را در مقابل گزش محافظت می کنند. حشره کش های موضعی و طولانی اثر نیز مؤثر است، به عنوان مثال از امولسیون غلیظ بر پایه دلتامترین هر ۵ تا ۶ ماه یکبار می توان استفاده کرد.
جهت کاهش جمعیت مخزن در مناطق اندمیک، می توان سنگ های آلوده را حذف کرد؛ اما این روش به دلایل مختلفی از جمله شیوع بالای آلودگی (به خصوص در سگهای فاقد علائم بالینی بیماری)، میزان بالای جابه جایی حیوانات ولگرد مهاجر، میزان بالای زاد و ولد، محدودیت های آزمایش و تأخیر زمانی بین تشخیص و حذف موفقیت اندکی دارد. مطالعات اخیر نشان داده اند که بین کاهش درگیری انسان به فرم احشایی و آسان کشی سگها ارتباط معنی داری وجود دارد؛ اما به دلیل عوامل دیگر تأثیر گذار بر روند بیماری حذف گروهی پیشنهاد نمی شود.
جدول 1- 3: روش های کاهش نیش پشه های خاکی
- بررسی وضعیت درب و پنجره
- پوشیدن لباس های آستین بلند و شلوار
- اجتناب از حضور در مناطقی که پشه های خاکی فعال هستند.
- استفاده از حشره کش های حاوی DEET
- اسپری لباس ها با حشره کش های دارای پرمترین
- اسپری حشره کش ها به مناطقی که مهاجم حضور دارد.
- استفاده از تخت خواب های دارای توری و آغشته با پرمترین، در زمانی که در فضای باز هستید.
انتقال از طریق تماس با خون سگ مشاهده نشده است. انتقال انسان به انسان احتمالاً به دلیل استفاده از سوزن های مشترک آلوده است، از همین روی کارکنان دامپزشکی جهت جلوگیری از انتقال تصادفی ناشی از سوزن آلوده، باید دقت لازم را داشته باشند. از تماس مستقیم با خون، خصوصاً تماس با غشاهای مخاطی یا پوست زخمی نیز اجتناب گردد.
واکسنی برای جلوگیری از لیشمانیوز احشایی در سگها در برزیل در دسترس است. تحقیقات روشن ساختهاند که واکسیناسیون در سگ ها منجر به کاهش آلودگی در انسانها می شود و برای مهار بیماری ضروری است.
در ایالات متحده جهت کاهش آلودگی قوانین گسترده وجود دارد (خصوصاً در تازی های شکاری)، از جمله آن می توان به کاهش تبادل سگ ها، جدا کردن حیوانات آلوده و ممنوعیت از نمایش و به شکار رفتن سگهای آلوده اشاره کرد. علاوه بر این اقدامات، باید شیوه های پایه ای مانند پروش سگ های منفی از نظر پادتن سرمی، مد نظر قرار گیرد.
آسان کشی سگهای آلوده توصیه شده است، همچنین آسان کشی سگهای مثبت، درمان و محافظت سگها در زیر توری ها در برابر پشه ها توصیه شده است. راهکارهای تهاجمی در سگهای مثبت (در مناطق غیراندمیک) جهت کاهش انتشار بیماری پیشنهاد شده است. البته در محل های حضور پشه خاکی ناقل، جهت کاهش سرایت سایر روش ها باید صورت پذیرد. با وجود اینکه که آسان کشی معقول و منطقی است، شواهدی مبنی بر اثر آن بر حیوانات و بهداشت عمومی مشخص نیست. مطالعات اخیر اثر بالقوه واکسیناسیون در حذف لیشمانیا را نشان داده است.
این تجربه است که کمک می کند در هر تجارتی موفق شوید، ما بدون هیچ چشم داشتی تجربه خود را در اختیار شما خواهیم گذاشت
گروه تولیدی پژوهشی نیازی


































































































































































































نظرات کاربران
2:27:55 AM