ویروس کوریومننژیت لنفوسیتی یک ویروس وابسته به جوندگان است که می تواند باعث بیماری های مختلفی مانند بیماری شبه آنفولانزای خفیف تا التهاب مغز غیرعفونی یا التهاب شدید مغز و پرده مغزی شود. انتقال از جانوران جونده (بیشترین موارد از همسترها گزارش شده است) اتفاق می افتد. عواقب ناشی از عفونت در یک زن باردار می تواند با مرگ احتمالی نوزاد با ایجاد نقص شديد عضو، همراه باشد. عفونت در کسانی که دارای سیستم ایمنی ضعیف هستند، شدیدتر است. در ادامه به بررسی دقیقتر این بیماری می پردازیم.
ویروس کوریومننژیت لنفوسیتی
سبب شناسی / همه گیر شناسی
ویروس کوریومننژیت لنفوسیتی یک RNA ویروس تک رشته ای می باشد. این یک ویروس گسترده در سراسر جهان است؛ اگرچه شواهد قطعی از عفونت انسان تنها در اروپا و آمریکا وجود دارد. ویروس کوریومننژیت لنفوسیتی مانند سایر RNA ويروسها، یک ویروس وابسته به جوندگان است. موش های وحشی خانگی اولین منابع آن و بیشترین منبع عفونت های انسانی می باشند. همسترهای خانگی با خوکچه های هندی به عنوان منابع طبیعیِ ویروس کوریومننژیت لنفوسیتی مورد بررسی قرار نگرفته اند، اما می توانند آلوده شوند. اکثر موارد همسترها به عنوان جانوران خانگی به حساب می آیند. این که همسترها بیشتر به دلیل حساسیت زیاد به عفونت، گسترش زیاد ویروس و یا تماس آسان با افراد، به عنوان منبع مهم محسوب میشوند، هنوز مشخص نشده است. خطر ارتباط ویروس به دیگر جوندگان خانگی (مانند موش های خانگی، موشهای وحشی، چینچیلاها و موش های صحرایی) مشخص نیست، اما این نکته مورد پذیرش است که آنها نیز می توانند منابع آلودگی و عفونت باشند.
جانوران آلوده می توانند ویروس کوریومننژیت لنفوسیتی را از راه مدفوع، ادرار و بزاق انتشار دهند و انتقال ویروس از این منابع، از راه تماس مستقیم یا تنفس اتفاق می افتد. جوندگان اهلی و آلوده، می توانند ویروس را از راه ادرار و به مدت هشت ماه پخش کنند. حالت عفونت و عوامل خطر آن، هنوز به خوبی بررسی نشده است. باورها بر این است که تنفس ریز قطره های عفونی، رایج ترین روش دریافت عفونت است که خود در اثر تماس مستقیم و گاز گرفتگی است؛ با این وجود مشخص نیست که اهمیت نسبی مسیرهای عفونت در جوندگان وحشی، مشابه جوندگان اهلی نیز هست. ممکن است در مورد بیماری وابسته به جوندگان، تماس مستقیم و گازگرفتگی دارای اهمیت بیشتری باشد که این امر در مقایسه با جوندگان وحشی، به علت تماس بسیار نزدیک انسان به جوندگان خانگی است.
شیوع بالای ویروس کوریومننژیت لنفوسیتی مرتبط با جوندگان خانگی از راه یک گونه شناسایی شد. در سال ۱۹۷۴، ۱۸۱ عفونت ویروس کوریومننژیت لنفوسیتی انسانی در ۱۲ ایالت از آمریکا مربوط به یک پخش کننده بودند. گسترش و شیوع دیگری از بیماری نیز گزارش شد که به طور معمول مربوط به یک تربیت کننده یا پخش کننده همستر بودند. عفونت فعال ویروس کوریومننژیت لنفوسیتی در تحقیقات دیگری در 4/3 % همسترهای یک توزیع کننده آمریکایی شناسایی شده است. ترکیب شدن جانوران سالم و آلوده در یک قفس یا اتاق، شیوه های ضعیف بهداشت دست ها، قرار دادن جانوران جدید در قفس هایی که تمیز و یا عفونتزدایی نگردیده اند و استفاده مجدد از لوازمی مانند کاسه های آب و غذا بدون عفونت زدایی، باعث انتقال بیماری در مراکز توزیع جانوران و فروشگاه های جانوران خانگی خواهد شد.
عفونت همچنین در مورد کارکنان فروشگاه های جانوران خانگی نیز گزارش شده است. التهاب مغز آسِپتیک در کارکنان فروشگاه جانوران خانگی که گونه های مختلف جوندگان با داشتند، و حتی در سرم کارکنانی که قبلاً عفونی شده بودند نیز، گزارش شده است.
سیزده درصد از کارکنان سالم یک باغ جانورشناسی در اتریش، سرم مثبت بودند که نشان دهنده عدم تشخیص عفونت در معاینات بالینی (کسانی که با جوندگان کار می کنند)، نسبتاً رایج و معمول است.
نمونه های متعددی از عفونت های مرتبط با پیوند اعضاء که منجر به مرگ شده اند، گزارش شده است. بیشتر موارد مربوط به همسترهای خانگی بودند. انتقال مادر به جنین نیز رخ می دهد.
جانوران
نشانه های بالینی
نشانه های بالینی مشخصی وجود ندارد.
تشخیص
جداسازی ویروس یا آزمون PCR آزمایش های اصلی هستند. این آزمایش ها به ندرت انجام می شوند و بیشتر در مورد عفونت های انسانی کاربرد دارند.
درمان
هیچ نوع درمانی برای ریشه کن کردن عفونت ویروس کوریومننژیت لنفوسیتی در جوندگان وجود ندارد.
انسانها
نشانه های بالینی
عفونت های بدون علامت یا بیماری خفیف تقریباً در ۳۰٪ افراد آلوده اتفاق می افتد. با این وجود، با توجه به شیوع سرمی در گروههای در تماس با جوندگان، عفونتهای خفیف و بدون علامت رایج تر بوده و بیش از آن چه انتظار می رود، شیوع دارد.
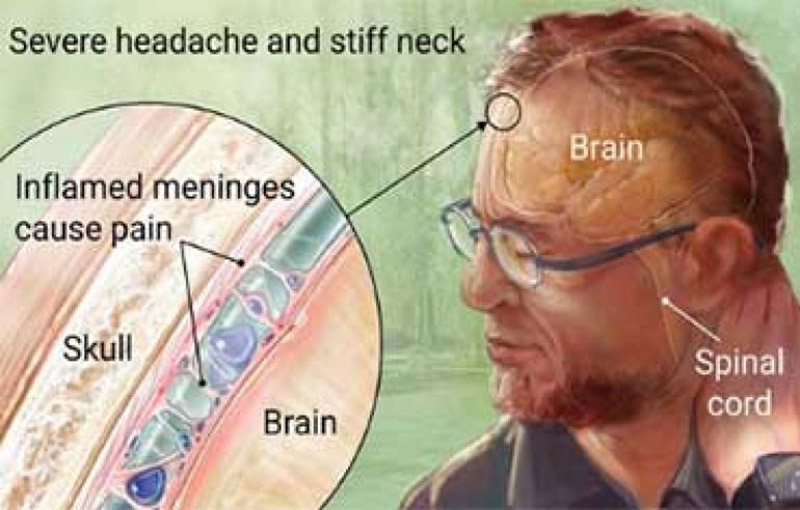
اکثر کسانی که از لحاظ بالینی، بیماری آشکار دارند، مبتلا به التهاب مغز آسپتیک یا التهاب مغز و پرده ی مغزی هستند. دوره نهفتگی بیماری معمولاً ۶-۱۳ روز است، اما ممکن است تا ۳ هفته نیز به طول بکشد. بیماران، یک بیماری دو چهره ای دارند؛ در مرحله ی ابتدایی تبِ شبه آنفولانزایی، درد عضلانی، ضعف، سردرد، ترس از نور، تهوع، استفراغ، گلو درد و سرفه همراه است. در مرحله بعد ممکن است به سمت گسترش بیماری عصبی با التهاب مغز آسپتیک، التهاب مغز شدید یا التهاب مغز و پرده ی مغزی پیشرفت کند. معمولاً در هنگام پیشرفت بیماری عصبی، تب بروز نمی کند. عفونت در سه ماهه اول و دوم بارداری می تواند باعث نقصهای تکاملی از جمله کوریورتینیت، آب آوردگی مغز، عقب ماندگی حرکتی و روانی و مرگ جنین شود. در بیماران پیوندی، بیماری تب دار به همراه خونریزی کشنده گزارش شده است.
تشخیص
بررسی جزئیات تماس با جوندگان، باید قسمتی از تاریخچه یا سوابق کسانی باشد که بیماری سیستم عصبی مرکزی (CNS) دارند. عفونت مادرزادی در نوزادان و کودکانی که آب آوردگی مغز (غیر قابل توضيح)، التهاب مغز، رسوب کلسيم درون جمجمه، کوریورتینیت و آب آوردگی غیر مرتبط با ایمنی دارند، مورد بررسی قرار بگیرد. تشخیص عفونت ویروس کوریومننژیت لنفوسیتی مادرزادی بر اساس آزمایش های مادر و نوزاد با استفاده از آزمایش پادتن ایمنی فلورسنت یا ELISA است.
در بیماران مبتلا به بیماریهای عصبی، ممکن است یک پلئوسیتوز تک هسته ای در مایع مغزی نخاعی وجود داشته باشد. دیگر یافته های آزمایشگاهی اختصاصی نمی باشند. ویروس را می توان از خون، مایع مغزی نخاعی، یا ادرار جدا نمود. جداسازی معمولاً در خون (در اوایل بیماری) و مایع مغزی نخاعی (در اواخر بیماری) موفقیت آمیزتر است. ویروس کوریومننژیت لنفوسیتی را به ندرت می توان از نمونه های حلقی-نایی جدا نمود. در مورد مایع مغزی نخاعی، از آزمون PCR نیز می توان استفاده نمود. نتایج مثبت هر کدام از این آزمایشها، یک روش تشخیصی می باشد. نشانه های شیوع سرمی از راه آزمایش فلورسنت ایمنی یا ELISA نیز قابل تشخیص میباشد اما وقت گیر است. بررسی ایمنوگلوبولین ضد ویروس کوریومننژیت لنفوسیتی در سرم یا مایع مغزی نخاعی، روشی سریعتر است و به جای دیگر آزمایش ها مورد استفاده قرار می گیرد.
درمان
بر اساس نشانه های بیماری، درمان حمایتی از مهم ترین روشهای اصلی می باشد.
به طور کلی، میزان مرگ و میر کمتر از ۱٪ می باشد. با این وجود، مرگ و میر در گروههای خاصی، به خصوص افراد مبتلا به عفونت ناشی از پیوند، بیشتر است. شخصی که با مصرف ريباویرین و کاهش مصرف داروهای سرکوب کننده ایمنی، از عفونت ویروس کوریومننژیت لنفوسیتی (مرتبط با پیوند عضو) نجات پیدا کرده بود، تحت درمان قرار گرفت. با این حال نمی توان با اطمینان گفت که درمان برای زنده مانی پاسخ داده است.
پیشگیری
به طور کلی، خطر ابتلا به ویروس کوریومننژیت لنفوسیتی از جوندگان خانگی کم است. بزرگترین خطر زمان کوتاهی پس از خرید جونده خواهد بود، زمانی که عفونت نه در خانه بلکه در زمان خرید و فروش، گرفته شده است.
احتمالاً موش های وحشی آخرین منبع عفونت ویروس کوریومننژیت لنفوسیتی در جوندگان خانگی هستند. تماس با جوندگان وحشی و خانگی می تواند باعث انتقال ویروس کوریومننژیت لنفوسیتی از جوندگان وحشی به جوندگان خانگی شود. بنابراین باید از انتشار ویروس در مکان های پرورش جوندگان، مکان های توزیع، فروشگاه های جانوران خانگی و خانواده ها جلوگیری به عمل آید. برای جوندگان وحشی، روش های نظارتی عمومی مورد نیاز است. باید از پرسه زدن جوندگان خانگی در جایی که ممکن است جوندگان وحشی وجود داشته باشند، اجتناب نمود.
در شرایط مناسب، فروشندگان جوندگان خانگی باید به شکل دورهای آزمایش ویروس کوریومننژیت لنفوسیتی را انجام دهند، اما انجام این کار به نظر غیرممکن است. آزمایش های سرم شناسی روی جوندگان، به این دلیل که برخی جانورانی که ویروس کوریومننژیت لنفوسیتی را گسترش می دهند، می توانند سرم منفی باشند، قابل اطمینان نمی باشد. از آن جایی که آزمایشهای تشخیصی این ویروس غیر کاربردی است، باید تلاش ها به سمت کاهش خطر ورود ویروس کوریومننژیت لنفوسیتی در جمعیت جوندگان خانگی جهت دهی شوند. باید راه کارهای کاهش خطر ابتلا به ویروس کوریومننژیت لنفوسیتی و انتقال آن گسترده شده و در مراکز توزیع و فروشگاه های جانوران خانگی مورد توجه قرار گیرد. این موارد شامل جلوگیری از مختلط شدن گروههای گوناگون جوندگان و جوندگانی از منابع و مراکز مختلف، رعایت بهداشت عمومی، روشهای درمانی مناسب، تمیزکاری مناسب و عفونت زدایی قفس ها و دیگر لوازم می شود. در صورت شناسایی ویروس کوریومننژیت لنفوسیتی در مراکز توزیع جوندگان خانگی و فروشگاههای جانوران، کاهش جمعیت آنها یک راهکار عملی است.
در حالت ایده آل، مردم نباید جوندگان را از توزیع کنندگان بزرگ خریداری نمایند. گرچه این کار هیچ خطری را از بین نمی برد اما احتمال گسترش ویروس کوریومننژیت لنفوسیتی را کاهش می دهد.
از آن جایی که نقش گاز گرفتگی در انتقال ویروس کوریومننژیت لنفوسیتی نامشخص است، با این حال باید اقداماتی را برای جلوگیری از گازگرفتگی انجام داد. گازگرفتگی توسط همسترها و دیگر جوندگان کوچک غیرمعمول نیست و بیشتر به دلیل لمس نامناسب آنها شکل می گیرد. بایستی تمام صاحبان جوندگان خانگی اطلاعات لازم در مورد شیوههای لمس صحیح آنها را داشته باشند. کودکان باید در مورد روش صحیح لمس جوندگان خانگی آموزش ببینند و هر برخورد و تماسی بین کودکان و جوندگان خانگی باید زیر نظر قرار بگیرد. نباید در طول شب، جوندگان خانگی در اتاق خوابها پرسه بزنند و یا در تخت به همراه انسانها بخوابند.
زنان باردار باید از تماس با جوندگان و مناطقی که آلوده به مدفوع، ادرار یا دیگر ترشحات هستند، دوری کنند. همچنین باید از آوردن جونده خانگی جدید، در طول بارداری خودداری نمایند. کسانی که دچار نقص ایمنی هستند نیز باید این اقدامات احتیاطی را رعایت کنند.
غربال گری جوندگان خانگی در خانواده ها، به دلیل پائین بودن احتمال عفونت و محدودیت های موجود در مورد انجام آزمایش هایی که قبلاً توضیح داده شد، خیلی بیان نشده اند. غربال گری جوندگان قبل از خرید نیز توصیه نشده است. چنان چه در خانوادهای، نگرانی در مورد عفونت ویروس کوریومننژیت لنفوسیتی زیاد بوده و پیشنهاد غربال گری کنند؛ بدون در نظر گرفتن نتایج غربال گری، جوندگان به عنوان جانوران خانگی نامناسب نخواهند بود.
این تجربه است که کمک می کند در هر تجارتی موفق شوید، ما بدون هیچ چشم داشتی تجربه خود را در اختیار شما خواهیم گذاشت
گروه تولیدی پژوهشی نیازی




































































































































































































نظرات کاربران
2:27:55 AM